INTRODUCCIÓN
La Oncología Radioterápica es una especialidad médica de alta complejidad que se desarrolla en centros altamente especializados. En nuestro país, existe una adecuada cobertura en cuanto a número de equipos capaces de brindar atención a los usuarios tanto en sistema privado, con algunas limitaciones tecnológicas al nivel público (1).
Actualmente se está transitando una etapa de renovación y actualización tecnológica necesaria para que los tratamientos brindados en nuestro territorio tengan una mayor calidad acorde a las necesidades de la población (2).
El equipo humano formado por médicos radio oncólogos, tecnólogos y físicos médicos, es el encargado de asegurar que los tratamientos que se brindan al paciente sean seguros y confiables (3).
Los haces de radiaciones ionizantes con los que se realizan los tratamientos forman parte del espectro de ondas electromagnéticas de alta energía, lo que se conoce mejor como rayos X. El haz de radiación ionizante, no distingue entre célula benigna y maligna; las células que perdieron la capacidad de contribuir a la homeostasis corporal, y sufrieron su conversión en fenotipo maligno, tienen un aparato de reparación celular comprometido, por lo que las radiaciones ionizantes que son utilizados en la clínica, cumplen el objetivo final de eliminar dichas células del cuerpo, manteniendo vivas las células sanas con capacidad de reparación del ADN intacto. Aun así, sabemos que las radiaciones ionizantes pueden causar un daño importante en las células sanas. El daño objetivado puede ser producto de los efectos conocidos como determinísticos y estocásticos.
Los efectos determinísticos son aquellos que requieren de un umbral de dosis para producirse. Se sabe que a partir de una determinada dosis “x” absorbida, el efecto va a darse con una probabilidad dada, la que dependerá de algunas características del paciente entre las que se incluyen edad, sexo, antecedentes personales patológicos, exposiciones ambientales y herencia. Cabe destacar que para los tratamientos, se busca lograr la cito reducción y eliminación de la neoplasia, ambos efectos determinísticos.
Los efectos estocásticos son aquellos que no dependen de una dosis umbral para que ocurran, pero, a medida que se incrementa la dosis, aumenta la probabilidad de que estos sucedan. A diferencia de los efectos determinísticos, su intensidad no varía según la dosis: son de “todo o nada”. Estos incluyen: efectos sobre la descendencia, aparición de segundas neoplasias, entre otros (4,5).
En general, tienen una latencia desde que se provoca el daño hasta que se ve el resultado final (6,7).
Con el pasar de los años y la experiencia adquirida, el equipo de profesionales involucrados en los tratamientos se encontrará con que los pacientes sufren efectos agudos y crónicos como resultado del tratamiento con radioterapia. Estos tienen su propia clasificación objetiva, pero, para brindarles contención y atención de calidad a todas las personas que pasan por los distintos servicios de oncología radioterápica es fundamental que el equipo tratante esté al tanto de las preguntas que todo paciente puede tener en algún momento durante el transcurso del tratamiento con radioterapia. “¿Qué me puede pasar si me hago radioterapia?” es la pregunta clave y es responsabilidad del personal involucrado en el tratamiento, poder dar una respuesta clara, que informe al paciente y despeje sus dudas en este momento importante del proceso terapéutico oncológico (8).
OBJETIVO
El objetivo principal del presente trabajo es contribuir con material de calidad que permita sumar a los ámbitos de discusión, para hacer más ameno el contacto con el público y los pacientes. Fueron seleccionadas las preguntas “tipo” como disparadoras de la presentación de la evidencia y el desarrollo de la respuesta a la incógnita planteada. Los profesionales de la salud en su conjunto están encargados de brindar información correcta sobre los tratamientos, permitiendo que los pacientes y sus acompañantes desarrollen herramientas de pensamiento crítico.
El futuro está en manos de los usuarios del Sistema Nacional Integrado de Salud. La responsabilidad de acompañar a la población para responder las preguntas cruciales, “¿Qué debo esperar del tratamiento con radioterapia como paciente?, ¿Estoy accediendo al mejor tratamiento disponible?” recae sobre todo el equipo tratante. Este material es el inicio de un largo camino necesario para brindar una visión crítica y constructiva sobre la radioterapia y cuál debe ser su futuro en la asistencia integral de los pacientes con cáncer.
METODOLOGÍA
Se realizó una búsqueda bibliográfica no sistemática. Se utilizaron los siguientes términos MeSH: “Radiotherapy/adverse effects"; “Radiotherapy”; “radioterapia/efectos adversos”; “Oncología por
Radiación”; “Radiodermatitis”.
Como motor de búsqueda de artículos se utilizó la plataforma de Google Scholar, la base de datos MedLine/PubMed y la biblioteca virtual Scielo, seleccionando los trabajos publicados en los últimos 10 años.
Fueron seleccionados los artículos relevantes mediante la lectura del resumen y el título. Se incluyeron materiales relacionados a conceptos de radioprotección y temas básicos de radioterapia provenientes de la literatura uruguaya e internacional. Además, se consultaron recursos web tales como: American Cancer Society (www.cancer.org), National Cancer Institute (www.cancer.gov), Global Coalition for Radiotherapy (www.globalcoalition.org) y el Organismo Internacional de Energía Atómica (www.iaea.org).
DISCUSIÓN
Preguntas & respuestas
1. ¿Qué es la radioterapia?
La radioterapia es un tratamiento de vanguardia que utiliza rayos de muy alta energía para el tratamiento de los tumores malignos, con el objetivo de matar, disminuir el volumen o controlar el crecimiento tumoral (9).
2. ¿La radioterapia cura?
El 50 a 60% de los pacientes diagnosticados con cáncer deberían ser tratados con radioterapia como modalidad terapéutica en algún momento de su enfermedad (10).
Para 2030, se estima que se podrían salvar más de un millón de vidas al año si todos los pacientes que deberían acceder a los tratamientos adecuados con radioterapia lo hicieran en tiempo y forma (11).
No conocemos el número exacto de pacientes que se curan como resultado del tratamiento radiante, pero si sabemos que, como tratamiento local y regional se logra (con o sin el agregado de tratamientos sistémicos) el control del cáncer de cuello de útero, cánceres de cabeza y cuello, cáncer gástrico, entre otros (12).
A modo de ejemplo: en un estudio retrospectivo multicéntrico en particular llevado a cabo por la Universidad de John Hopkins de Chicago, se demostró que los pacientes que recibían radioterapia agregada al tratamiento de quimioterapia y resección quirúrgica sobre cáncer gástrico, tenían una supervivencia mayor que aquellos que solo recibían quimioterapia (figura 1 A y B) (13).
Cabe destacar también que, en el estudio, el mayor beneficio se vio en pacientes con una enfermedad más agresiva: portadores de cánceres con compromiso ganglionar linfático e invasión linfovascular.
No es el objetivo de este trabajo discutir las indicaciones de la radioterapia, pero mediante el ejemplo anterior se muestra uno de los tantos casos en los que la aplicación de la radioterapia puede prolongar la vida del paciente, actuando de forma integral con el resto de las herramientas terapéuticas de resorte de los oncólogos médicos y los cirujanos.
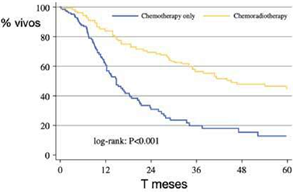
Figura 1A. Pacientes con compromiso ganglionar. Sobrevida en meses de pacientes tratados únicamente con quimioterapia adyuvante (azul) o con quimioterapia en concurrencia con radioterapia (amarillo) (13).
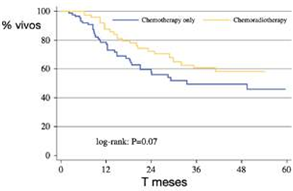
Figura 1B. Pacientes con invasión linfovascular. Sobrevida en meses de pacientes tratados únicamente con quimioterapia adyuvante (azul) o con quimioterapia en concurrencia con radioterapia (amarillo) (13).
3. ¿La radioterapia “quema” la piel?
Los tratamientos con radioterapia externa en nuestro país se realizan con aceleradores lineales y dispositivos que utilizan cobalto como fuente de rayos X. El tratamiento con radioterapia en estos contextos resulta en toxicidad cutánea en al menos un 50% de los casos (14).
La dosis absorbida a nivel de la epidermis y la dermis en general es alta; la dosis máxima de un haz de radiación (los tratamientos se configuran en base a varios haces dependiendo de la técnica para planificar utilizada) se deposita a centímetros de la piel, variando la profundidad en la que esta dosis máxima se deposita según la energía del haz. Para aceleradores que generan haces de 6 MV (megavoltio) de energía promedio, la profundidad a la que se deposita la dosis máxima es de 1,5 cm (figura 1). Para la técnica de sourcesurface dose (SSD), se utiliza el percentage depth dose (PDD), que nos indica el porcentaje de dosis absorbida en agua (que en el contexto dosimétrico simula los tejidos) a una distancia dada de la superficie. En la gráfica (figura 2) se muestra cómo varía el PDD según la energía del haz de fotones. A medida que se aumenta la energía, la profundidad a la que se absorbe la dosis máxima también aumenta. Es entonces que a energías altas, existe la ventaja de permitir un mayor efecto de protección de la piel.
Estos equipos tienen como contrapartida algunas desventajas en cuanto a la protección radiológica que escapan al desarrollo de este trabajo.
El daño cutáneo en la teleterapia es inevitable y genera distintos grados de radiodermitis que serán descritos más adelante. El mecanismo patológico tiene como origen el haz de radiación ionizante que, al interactuar con el agua, proteínas y el mismo ADN, genera daño celular a través de la generación de radicales libres principalmente (daño indirecto) o generando alteraciones a nivel genético de forma directa por escisión, ruptura, cambio de bases y alteraciones en los puentes de hidrógeno de la doble hélice (5,7).
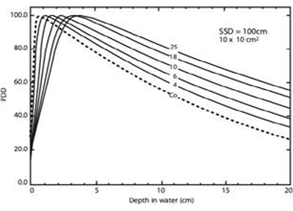
Figura 2. Porcentaje de energía depositada según la profundidad medida a distintas profundidades de agua por una cámara de ionización (5).
Las células de la piel, al dañarse, generan señales de daño celular que son captadas por leucocitos y otras células que migran a la piel y generan citoquinas proinflamatorias. Subsecuentemente se genera vasodilatación, que se observa clínicamente como enrojecimiento, y reclutamiento de células inflamatorias. Los fibroblastos encargados de la producción de la matriz extracelular en la dermis, como consecuencia, se diferencian en miofibroblastos que son los encargados de restaurar las condiciones normales de la piel. Ante daños repetidos por radiación, puede generarse fibrosis; el principal estímulo para la formación de fibrosis es el transforming growth factor beta (TGF b) cuya liberación está aumentada en el daño con radiación. A la vez, los macrófagos están involucrados en este complejo ambiente inflamatorio, intermediando la producción de citoquinas tanto proinflamatorias como reguladoras de la inflamación. Este complejo balance resulta en la resolución de la herida con diversos grados de fibrosis (14).
Se clasifica el daño por radiodermitis según la publicación del Common Terminology Criteria of Adverse Effects (CTCAE v 5.0) (8) en:
● Grado 1: eritema leve o descamación seca.
● Grado 2: eritema de moderado a intenso; descamación húmeda en parches, principalmente confinada a los pliegues y pliegues de la piel; edema moderado.
● Grado 3: descamación húmeda en áreas distintas a los pliegues y pliegues de la piel; sangrado inducido por traumatismos menores o abrasión.
● Grado 4: consecuencias potencialmente mortales; necrosis de la piel o ulceración de la dermis de espesor total; sangrado espontáneo del sitio involucrado; injerto de piel indicado.
Las intervenciones terapéuticas serán guiadas por el médico tratante y las recomendaciones dependen del grado de afección. Para seguir ahondando en el tema, en la bibliografía se podrán encontrar las lecturas recomendadas; en ellas los lectores interesados podrán encontrar más información de los tratamientos.
4. ¿La radioterapia está contraindicada en el embarazo?
En general no se aplica la radioterapia durante la gestación dado que hay una gran susceptibilidad del feto durante todo el desarrollo embrionario. Por esta razón, la indicación de los tratamientos radiantes se vuelve en estos casos extremadamente compleja. Entre los efectos de las radiaciones ionizantes nocivos para el feto encontramos:
● Compromiso de la viabilidad en las primeras 2 semanas del embarazo. En este periodo de tiempo, la respuesta a la radiación ionizante es del tipo todo o nada. Frente a una dosis absorbida de tan solo 0.1 Gy (gray), se ha visto un aumento de hasta el 50% de los abortos espontáneos.
● Malformaciones del sistema nervioso central entre las semanas 2 y 8 para una dosis de entre 0.5 y 1 Gy.
● Oligofrenia y retraso mental entre las semanas 8 y 15 a una dosis de entre 0.1 y 0.2 Gy. Este riesgo disminuye en las semanas 15 a 25.
● Reducción del crecimiento fetal entre las semanas 25 y 40 a una dosis de 0.1 Gy (4).
La Comisión Internacional de Protección Radiológica (ICRP), determina los siguientes aspectos importantes a evaluar en la eventual indicación de radioterapia a una paciente embarazada. Se incluyen como aspectos a tomar en cuenta: estadio, ubicación e invasividad del tumor; posibilidades de que los cambios hormonales propios del período gravídico influyan en el tumor; opciones de tratamiento y su duración, eficacia y complicaciones; consecuencias de postergar el tratamiento; efectos esperables de la enfermedad de la madre sobre el feto; edad gestacional; valoración y monitoreo fetal; fecha y vía de finalización del embarazo de manera segura; sí se debe finalizar la gestación, y aspectos jurídicos, éticos y morales. Se hace fundamental que, en el caso de no poder evitarse el tratamiento con radioterapia, se tomen medidas adecuadas de protección; calculando precisamente la dosis recibida y comprobando que esta sea baja para el feto (14,15).
5. ¿Cómo afecta la radioterapia mi fertilidad?
Cómo se mencionó anteriormente, la radioterapia utiliza rayos de alta energía con el objetivo de destruir las células cancerosas. La radiación dirigida hacia los genitales femeninos o estructuras que se encuentran cercanos a los mismos, puede repercutir en la fertilidad de diferentes formas. La radiación dirigida directamente al útero y sus anexos, en general, ocasiona daño lo suficientemente importante como para afectar directamente su función. Cuando se dirige la radioterapia a la vagina, por más que la radiación no se indique directamente a los ovarios, la cercanía implica que estos absorban una dosis alta de radiación. No solo es importante a dónde se dirige la radiación, sino también la dosis administrada. Una dosis alta puede destruir alguno o todos los óvulos y repercutir en la fertilidad, así como aumentar el riesgo de desarrollar menopausia precoz. Sabemos que la mayoría de las mujeres que reciben radiación pélvica perderán su fertilidad. Esto se da ya que los oocitos son altamente radiosensibles (16).
A la vez, la radiosensibilidad de estas células depende de la etapa en la que se encuentren: aquellos que están quiescentes son más radioresistentes que los oocitos que se encuentran madurando. Si bien escapa al objetivo del presente trabajo, destacamos que algunos óvulos podrían preservarse si los ovarios fueran desplazados fuera del área objetivo de la radiación a través de una intervención quirúrgica previa al comienzo del tratamiento con radioterapia. Estas técnicas quirúrgicas actualmente se encuentran en desarrollo (4,17).
En el útero, la radiación puede causar fibrosis, lo que disminuye la flexibilidad y el flujo sanguíneo al área afectada, limitando el crecimiento y la expansión del mismo durante el embarazo; determinándose mayor riesgo de abortos espontáneos, recién nacidos con bajo peso al nacer, y prematurez. Se evidenció que estas alteraciones son más probables en mujeres cuyo tratamiento con radiación se aplicó durante la infancia, previo al desarrollo de la matriz uterina (18).
6. ¿Cómo afecta la radioterapia mi sexualidad como mujer y como hombre?
La radiación en el área de la pelvis afecta la vida sexual de una mujer durante y luego del tratamiento. Algunos efectos que pueden observarse durante el tratamiento son: irritación, edema, eritema de los tejidos, que se asemejan a una quemadura solar. A nivel vaginal se produce prurito, ardor, sequedad e hipersensibilidad. La principal razón es que se daña el epitelio de recubrimiento volviéndose más fino y frágil. Algunas mujeres manifiestan episodios de sinusorragia escasa es decir, sangrado con las relaciones sexuales (RS), sin necesidad de presentar dispareunia (dolor o molestias durante RS). Es menos frecuente observar úlceras vaginales, que pueden demorar meses en cicatrizar.
Posterior al tratamiento con radioterapia, una vez resuelta la irritación se pueden visualizar cicatrices, las paredes vaginales se fibrosan y endurecen, produciéndose estrechez que afecta la elasticidad de la vagina durante las relaciones sexuales, pudiendo ser causa de dispareunuia (18,19).
Algunos efectos tóxicos sobre la sexualidad de los hombres pueden iniciar durante el tratamiento y perdurar en el tiempo o empeorar posteriormente. Crónicamente se puede ver disfunción eréctil por afección de las terminaciones nerviosas y vasos sanguíneos. Generalmente aparece de forma gradual varios meses después del tratamiento con radioterapia. Otros efectos que pueden producirse son: orgasmo seco, reducción del número de espermatozoides y afección de su capacidad de fecundación (20).
7. ¿Puedo bañarme durante la radioterapia?
Es fundamental mantener una buena higiene corporal durante los tratamientos con radioterapia. El lavado con agua y con jabón, permitiendo que escurran ambos por la piel expuesta, es de las primeras recomendaciones que el médico debe realizar durante el tratamiento radiante. Mantener la barrera cutánea en buen estado y sana, es fundamental para que el daño sobre este órgano se mantenga al mínimo; la radiodermitis puede, en caso de no controlarse efectivamente, resultar favoreciendo la proliferación de patógenos cutáneos en un medio ambiente propicio dado por una barrera epidérmica dañada, hecho que puede terminar por complicarse con una sobreinfección bacteriana (18,21).
Es importante recomendar secados con toques luego del baño a los pacientes en tratamiento o que hayan tenido alguna toxicidad cutánea.
8. ¿Puedo usar desodorante durante la radioterapia?
Si, el uso de desodorantes puede mantenerse durante el tratamiento con radioterapia, siempre observando previamente los componentes de los mismos. Se prefiere evitar aquellos aerosoles y productos en barra que contengan irritantes cutáneos como el alcohol, aunque no está demostrado que tengan un efecto deletéreo relevante sobre la piel irradiada (22,23).
9. ¿Son beneficiosas las duchas vaginales durante el tratamiento con radioterapia?
Se recomienda al inicio del tratamiento mantener la higiene vulvar con jabón neutro y baños de asiento, dejando escurrir el agua o con compresas embebidas en malva. En caso de fallar estas medidas terapéuticas y de hallarnos frente a una mucositis vulvar, se puede recomendar estrógeno tópico (por ejemplo, colpoestriol tópico) y bencidamina (usada comúnmente en una preparación de ducha vaginal, actúa como antiinflamatorio y anestésico local) (18).
10. ¿Cuáles son los efectos adversos más frecuentes?
La fatiga durante el tratamiento con radioterapia es muy frecuente. Este síntoma se presenta de forma típica en la primera y segunda semana del tratamiento y el pico se da en 1 a 2 semanas luego de concluido el tratamiento. Es importante en esta situación clínica la valoración por el médico y despistar causas orgánicas (por ej. anemia), o valorar si se trata de un padecimiento de la esfera emocional. En cuanto a la etiología, se desconoce la misma, pero se han propuesto mecanismos psicológicos e inmunomediados (18).
El efecto sobre la piel es muy frecuente en los controles semanales y se suele observar en los pacientes, dermatitis radica grado 1 o grado 2. La cistitis, proctitis y colitis aguda por radiación se observan usualmente en tratamientos con radioterapia a nivel de la pelvis, abdomen y retroperitoneo. Por lo regular son efectos autolimitados y se resuelven de manera efectiva con intervenciones farmacológicas, requiriendo escalar en medidas intervencionistas en un escaso porcentaje de los casos.
Durante los tratamientos de los cánceres de cabeza y cuello es frecuente observar xerostomía (boca seca), disfagia y diversos grados de mucositis que pueden complicarse con candidiasis oral. Comúnmente las medidas terapéuticas farmacológicas son efectivas. Se cuenta con la opción de realizar tratamiento láser oral con una excelente respuesta clínica para aquellos pacientes que sufren mucositis muy sintomáticas.
Para concluir, cabe destacar que los pacientes que reciben tratamientos sistémicos pueden sufrir estos efectos en mayor medida, por lo que se hace imprescindible el control del oncólogo radioterapeuta en el curso del tratamiento radiante quien tomará las acciones necesarias para instaurar las medidas terapéuticas adecuadas.
11. ¿Es la radiación algo “malo”?
Prácticamente desde el descubrimiento de los rayos X en el siglo XIX, se han intentado aplicar de diferentes maneras, y con distintos niveles de éxito, las radiaciones ionizantes en el ámbito de la salud humana. La palabra radiación etimológicamente proviene del latín radiato, del verbo radiare que significa emitir rayos o irradiar. Se utiliza para describir el fenómeno físico mediante el cual se transmite la energía a través del espacio (24).
En la cultura popular la radiactividad se relaciona con distintos eventos históricos importantes que cargan con una connotación negativa. Se incluyen la muerte de Pierre Curie provocada por la permanente exposición al radio durante las investigaciones que llevó adelante. Este elemento radiactivo fue descubierto por él y su esposa, Marie Curie, siendo ellos los primeros científicos en describir el fenómeno de la radiación. Otros eventos de relevancia, y que cargaron de connotación negativa el uso de las radiaciones ionizantes, incluyen el uso de armas nucleares en los bombardeos de Hiroshima y Nagasaki en la segunda guerra mundial; se evidenciaron de primera mano efectos determinísticos. Una escasa parte de los expuestos sufrieron efectos estocásticos viéndose la descendencia afectada. Hoy en día Nagasaki e Hiroshima son ciudades habitadas. Más cercano a la actualidad, el accidente nuclear de Chernóbil en la actual Ucrania determinó una gran contaminación por radioisótopos, existiendo aún zonas de la localidad que son inhabitables.
Como con todo descubrimiento científico, el hombre tuvo la opción de utilizarlo como fuerza de progreso y esperanza. Lamentablemente, en algunos momentos de la historia eligió utilizar esta tecnología como herramienta de destrucción. Hoy en día, se aprovecha el fenómeno de la radiación para tratamientos con radioterapia, producción y uso de radiofármacos, generación de energía e impulsión de la exploración espacial. Las herramientas que la naturaleza pone al alcance del hombre no pueden enmarcarse dentro de una connotación moral. La responsabilidad del uso correcto de estas recae sobre gobernantes, médicos, físicos, científicos y el resto de la humanidad. En el marco de la prevención de accidentes o actos terroristas, es que existe un gran control sobre los materiales radiactivos y equipos capaces de producir radiaciones ionizantes. En Uruguay, están a cargo de esta tarea la Autoridad Reguladora Nacional en Radioprotección y el Ministerio de Industria y Energía.
12. ¿La radioterapia me hace radiactivo?
La radioterapia externa administrada mediante aceleradores lineales no convierte al paciente en una fuente de energía radiactiva. En el caso de la braquiterapia (BQ) endocavitaria -utilizada para el cáncer de cuello uterino- la fuente radiactiva permanece en el dispositivo encargado de la carga y descarga de la fuente al cuerpo, existiendo diversas medidas de seguridad que previenen el accidente radiobiológico que podría resultar de la pérdida de la fuente en el cuerpo. En el caso de un implante de braquiterapia intersticial -permanente-, como en el cáncer de próstata, a nivel de la región pelviana, el paciente puede emitir radiación gamma a dosis bajas (4,25,26).
Es crucial evitar el contacto cercano con mujeres embarazadas o con sospecha de embarazo (abstenerse de relaciones sexuales) y contacto cercano con niños (por ej. bebés). Cabe destacar que se toman recaudos para garantizar que la radiación emitida en estos casos se reduzca al mínimo. Para lograrlo, los elementos utilizados en el tratamiento intersticial deben tener una vida media y una energía promedio (en MeV) adecuada de los rayos X producidos como resultado de la degradación del elemento.
13. ¿Puedo acercarme a una mujer embarazada si estoy en tratamiento con radioterapia?
Considerando la respuesta anterior, es común que tanto los pacientes como la población en general confundan la radioterapia con otras disciplinas que emplean radiaciones ionizantes en el tratamiento de diversas enfermedades, como la medicina nuclear. En esta especialidad se utilizan radiofármacos como el Yodo 131(131I) utilizado en el tratamiento del cáncer de tiroides. Durante estos tratamientos, el fármaco permanece en el organismo y se aconseja al individuo mantenerse alejado de mujeres embarazadas y niños hasta que el mismo haya perdido su actividad o, sea eliminado del organismo (aproximadamente hasta 8 días después del tratamiento). En el caso de los implantes intersticiales radiactivos que se depositan dentro de los tejidos, el principio es similar y se recomienda al paciente tomar precauciones adicionales con mujeres embarazadas y niños.
Tabla 1. Los elementos más frecuentemente utilizados en la medicina y sus vidas medias (5).
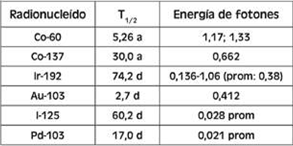
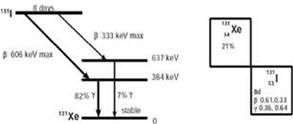
Figura 3. Esquema de desintegración radiactiva del Yodo 131 en Xenon 131, proceso que puede darse mediante la eyección de electrones provenientes del núcleo (β-) con 2 diferentes energías máximas de 606 keV o 333 keV. El isótopo de xenon resultante se torna estable al emitir radiación gamma (Rayos X) 0.36 MeV o 0.64 MeV (27).
Utilizamos estas vidas medias físicas (tabla 1) para recomendaciones clínicas. En la práctica diaria, y a modo de ejemplo, a los pacientes que se tratan con 131I se les recomienda evitar contacto con niños y embarazadas por entre 8 y 14 días lo que se corresponde con 1 a 2 vidas medias del elemento en cuestión. Luego de esos 8 días se convierte en Xenon (Xe) (figura 3) elemento estable e inocuo desde el punto de vista radiológico (27).
En suma, los pacientes en tratamiento con radioterapia externa y braquiterapia endocavitaria pueden tener contacto normal con pacientes embarazadas. La limitación debe restringirse únicamente a aquellos pacientes que tengan implantes radiactivos.
14. ¿Qué consecuencias a largo plazo puedo sufrir luego de un tratamiento con radioterapia?
Los efectos secundarios a largo plazo pueden demorar meses e incluso años en manifestarse. El riesgo de aparición de estos efectos depende de la zona tratada y la dosis de radiación recibida.
A nivel de la piel: la radiación a nivel de la piel puede causar irritación, resequedad, descamación, edema, incluso lucir como quemadura solar, lo que se denomina dermatitis por radiación. Generalmente estos efectos desaparecen cuando finaliza el tratamiento.
Sin embargo, a largo plazo, la piel podría quedar con cambios en su coloración habitual, siendo lo más frecuente que adquiera de un tono más oscuro así cómo hipersensible. Es infrecuente que se produzca necrosis radioinducida como resultado de una desvitalización de la dermis (18,21).
En la mama: si el tratamiento con radioterapia se administra en mamas los efectos adversos no solo involucran a las mismas, sino también a otras estructuras circundantes cómo el corazón y los pulmones. En la mama propiamente dicha, se pueden observar alteraciones en su tamaño: aumento de su volumen producto de la acumulación de líquido, o disminución del volumen a causa de la formación de tejido cicatrizal. A nivel de las estructuras circundantes, con menos frecuencia, se pueden producir fracturas de arcos costales por debilitamiento óseo y complicaciones cardíacas. La radioterapia puede causar rigidez de arterias coronarias lo que puede aumentar el riesgo de infarto.
A nivel pulmonar: puede desarrollarse una neumonitis por radiación que se describe como la inflamación del parénquima pulmonar, pudiéndose observar de 3 a 6 meses después de recibir la radioterapia (3,28).
Los síntomas más frecuentes incluyen dificultad para respirar que empeora con el ejercicio (disnea de esfuerzo), dolor torácico que aumenta con la respiración profunda (dolor torácico pleurítico), tos, esputo de matiz rosado (tos hemática), fiebre leve y debilidad. Algunos pacientes no llegan a desarrollar neumonitis sintomática pero sí pueden verse alteraciones a nivel pulmonar por radiografía de tórax. Los síntomas en general desaparecen sin necesidad de realizar ninguna intervención terapéutica. De requerirse tratamiento, el objetivo es reducir la inflamación producida. Se utilizan generalmente corticoides cómo la prednisona para el tratamiento de este efecto adverso. De persistir el fenómeno inflamatorio podría producir fibrosis pulmonar.
Durante el tratamiento con radioterapia conformacional en tres dimensiones (3DCRT o 3DRT) para el cáncer de mama o el cáncer de pulmón, -especialmente en aquellos pacientes con tumores cercanos al ápice pulmonar- puede impartirse una dosis absorbida suficiente como para afectar el plexo braquial. La Plexopatía Braquial puede darse meses o incluso años después de la radioterapia y es el resultado de la afectación de la vascularización de los nervios y de la fibrosis de los tejidos normales próximos. En algunos casos se expresa como entumecimiento, hormigueo, dolor y debilidad en el hombro, brazo y mano. En general, esta complicación responde favorablemente al tratamiento con fisioterapia y al uso de analgésicos, como la gabapentina y la pregabalina. En algunos casos de dolor refractario al tratamiento, puede ser de relevancia contar con la valoración de un neurocirujano especialista en nervios periféricos para la resolución de los síntomas.
Efectos sobre la pelvis: la radioterapia a nivel de la pelvis puede causar alteraciones en la continencia urinaria (urgencia miccional, incontinencia urinaria, tenesmo) y problemas en la fertilidad como ya fue descrito. Además, puede alterar la función sexual normal. En algunos casos, puede darse proctitis rádica resistentes al tratamiento médico, requiriendo de intervenciones o conductas más invasivas (27).
15. ¿La radioterapia me puede dejar calvo? Recordando que la radioterapia es un tratamiento local, en el sitio de incidencia del haz el daño contra los folículos pilosos, estructuras ubicadas en las capas más externas de la piel, puede ocasionar alopecia. Normalmente el daño al folículo es reparable, pero existen ocasiones en los que la densidad y cantidad del cabello puede empeorar. En algunos casos raros puede darse alopecia definitiva.
CONCLUSIONES
Este material fue elaborado para brindar herramientas básicas a profesionales del equipo médico, siendo de especial interés para el profesional en formación o con una formación completa e incluyendo a médicos generales, tecnólogos, físicos médicos y enfermeros. La metodología adoptada incluyó una búsqueda bibliográfica, lo que permitió proporcionar una base sólida para comprender los efectos adversos de la radioterapia y abordar las preocupaciones de los pacientes de manera integral.
Como resultado de la consulta con técnicos de radioterapia y médicos oncólogos, fueron reveladas una serie de preguntas recurrentes entre los pacientes sometidos a tratamientos radiantes. Si bien las preguntas pueden variar en función de diversos factores, como el tipo de cáncer, el área de tratamiento y las características individuales del paciente, algunas preocupaciones comunes incluyen el manejo del dolor, los efectos secundarios cutáneos, el impacto emocional del tratamiento y las expectativas de recuperación. Estas preguntas no solo reflejan las preocupaciones médicas y físicas de los pacientes, sino también sus necesidades psicológicas y emocionales durante este período desafiante. Recientemente en Uruguay, con el apoyo de la Sociedad Uruguaya de
Mastología y en colaboración con actores privados, se gestó la diplomatura del navegador oncológico, culminando los estudios de la primera generación en el año 2023. Esta figura es un profesional (en general personal de enfermería) que tiene la formación necesaria para orientar a los pacientes en lo que es un largo proceso diagnóstico y terapéutico que, muchas veces, puede desbordar la capacidad para procesar la información de los pacientes. Se destaca que, durante el proceso de radioterapia, dicho profesional puede tener un rol importante, acompañando al paciente en sus dudas e inseguridades. Queda claro que una de las principales implicancias de esta investigación es la necesidad de desarrollar estrategias de manejo de efectos secundarios que aborden no solo las preocupaciones físicas de los pacientes, sino también sus necesidades emocionales, psicológicas y socioeconómicas. Al proporcionar educación adecuada, apoyo emocional y recursos de autocuidado, los profesionales de la salud pueden mejorar la experiencia del paciente y promover un pasaje ameno cuando se realizan los tratamientos con radioterapia. Además, es claro que se requiere una colaboración interdisciplinaria entre médicos, enfermeras, trabajadores sociales y psicólogos para brindar una atención integral y centrada en el paciente.
Es importante reconocer que este estudio pretende proporcionar una visión amplia de las preocupaciones de los pacientes. Si bien es cierto que pueden existir limitaciones inherentes a la naturaleza de nuestro enfoque, como la falta de generalización de los resultados debido a la muestra limitada de preguntas y a la ausencia de un análisis estadístico formal, consideramos que este trabajo puede servir como punto de partida para futuras investigaciones en este campo.
En suma, aunque el estudio tiene sus limitaciones, proporciona una visión valiosa de las preocupaciones de los pacientes durante la radioterapia y destaca la importancia de una aproximación centrada en el paciente en el manejo de los efectos secundarios del tratamiento. Al reconocer estas preocupaciones y trabajar en colaboración con otros profesionales de la salud, se puede mejorar la calidad de vida de los pacientes oncológicos y optimizar los resultados del tratamiento radiante.
Agradecimientos
Kyra Mccomas, MD residente de radioterapia, Universidad de Vanderbilt, Nashville, Tenessee, EE.UU., en función como presidente de la Junta de Residentes Asociados de GCR (Global Coalition for Radiotherapy) por el material brindado.
DECLARACIÓN DE CONFLICTOS DE INTERESES: Los autores no reportan ningún conflicto de interés. El estudio se realizó con recursos propios de los autores y/o la institución a la que representan.
REFERENCIAS
(1) Sarria GR, Martinez DA, Li B, Castillo RD,Salgado A, Pinillos L, et al. Leveling Up the Access to Radiation Therapy in Latin America: Economic Analysis of Investment, Equity, and Inclusion Opportunities Up to 2030. Int J Radiat Oncol Biol Phys 2023; 116(2):448-58. https://doi.org/10.1016/j.ijrobp.2022.12.012
(2) International Atomic Energy Agency, World Health Organization, International Agency for Research on Cancer. ImPACT Review Summary. Eastern Republic of Uruguay [Internet]. 2021 [cited 16 NOV 2023]. 6 p. Available from: https://www.iaea.org/sites/default/files/documents/review-missions/uruguay-impactreview-2021.pdf
(3) Washington CM, Leaver DT, editores. Principles and practice of radiation therapy. Fourth edition. St. Louis, Missouri: Elsevier Mosby; 2016. 908 p.
(4) Khaled S, Held KD. Radiation Biology: A Handbook for Teachers and Students. Int J Radiat Biol 1 nov 2012; 88(11):858-9. https://doi.org/10.3109/09553002.2012.666006
(5) Lillo O. Biofisica de radiaciones ionizantes.Aplicaciones en la Medicina. 1a. ed. Montevideo, Uruguay: Oficina del Libro, FEFMUR, 2012.
(6) Hall EJ, Giaccia AJ. Radiobiology for the radiologist. Eighth edition. Philadelphia: Wolters Kluwer, 2019. 597 p.
(7) Joiner M, Kogel A van der, editores. Basic clinical radiobiology. Fifth edition. Boca Raton, FL: CRC Press/Taylor & Francis Group, 2018.
(8) National Cancer Institute. Division of Cancer Treatment and Diagnosis. Cancer Therapy Evaluation Program. Common Terminology Criteria for Adverse Events 6.0. Protocol Development, 2022. [Internet]. [cited 15 NOV 2023]. Available from: https://ctep.cancer.gov/protocoldevelopment/electronic_applications/ctc.htm#ctc_50
(9) Global Coalition for Radiotherapy. Explaining Radiotherapy: Fact Sheet, 2022. [Internet] [cited 16 NOV 2023]. 1 p. Available from: https://www.globalradiotherapy.org/_files/ugd/f75f19_7e9de4b220334746b6fd63d70 cb73153.pdf
(10) Baskar R, Lee KA, Yeo R, Yeoh KW. Cancer and Radiation Therapy: Current Advances and Future Directions. Int J Med Sci 2012; 9(3):193-9. https://doi.org/10.7150/ijms.3635
(11) Atun R, Jaffray DA, Barton MB, Bray F,Baumann M, Vikram B, et al. Expanding global access to radiotherapy. Lancet Oncol. septiembre de 2015; 16(10):1153-86. https://doi.org/10.1016/S1470-2045(15)00222-3
(12) Abshire D, Lang MK. The Evolution of Radiation Therapy in Treating Cancer. Semin Oncol Nurs 2018; 34(2):151-7. https://doi.org/10.1016/j.soncn.2018.03.006
(13) Ejaz A, Spolverato G, Kim Y, Squires MH, Poultsides G, Fields R, et al. Impact of External-Beam Radiation Therapy on Outcomes Among Patients with Resected Gastric Cancer: A Multi-institutional Analysis. Ann Surg Oncol 2014; 21(11):3412-21.
https://doi.org/10.1245/s10434-014-3776-5
(14) Comisión Internacional de Protección Radiológica. Embarazo e irradiación médica. Sociedad Española de Protección Radiológica, Sociedad Argentina de Radioprotección. 37 p. (ICRP publication 84). Disponible en: https://www.icrp.org/docs/P084_Spanish.pdf
(15) Organismo Internacional de Energía Atómica. La protección radiológica de las embarazadas en la radioterapia [Internet] [1 pantalla] [citado 16 de noviembre de 2023]. IAEA; 2023. Disponible en: https://www.iaea.org/es/recursos/proteccion-radiologica-de-los-pacientes/profesionales-de-la-salud/radioterapia/embarazo
(16) Kim S, Kim SW, Han SJ, Lee S, Park HT, Song JY, et al. Molecular Mechanism and Prevention Strategy of Chemotherapy- and Radiotherapy-Induced Ovarian Damage. Int J Mol Sci 2021; 22(14):7484. https://doi.org/10.3390/ijms22147484
(17) American Cancer Society. Cómo el cáncer y el tratamiento del cáncer pueden afectar la fertilidad en las mujeres [Internet] [1 pantalla] [citado 16 de noviembre de 2023]. Disponible en: https://www.cancer.org/es/cancer/como-sobrellevar-el-cancer/efectos-secundarios/efectos-secundarios-sobre-la-fertilidad-y-la-sexual idad/la-fertilidad-en-las-mujeres-con-cancer/comoel-tratamiento-contra-el-cancer-puede-afectar-lafertilidad.html
(18) Koontz BF, editor. Radiation therapy treatment effects: an evidence-based guide to managing toxicity. New York: Springer; 2018.
(19) American Cancer Society. Cómo la radioterapia puede afectar la vida sexual de las mujeres con cáncer [Internet] [1 pantalla] [citado 16 de noviembre de 2023]. Disponible en: https://www.cancer.org/es/cancer/como-sobrellevar-el-cancer/efectos-secundarios/efectos-secundarios-sobre-la-fertilidad-y-la-sexualidad/sexualidad-para-la-mujer-con-cancer/radio terapia-pelvica.html
(20) Instituto Nacional del Cáncer. Problemas de salud sexual en hombres. NCI, 2017. [Internet] [1pantalla] [citado 16 de noviembre de 2023]. Disponible en: https://www.cancer.gov/espanol/cancer/tratamiento/efectos-secundarios/sexualidad-hombres
(21) Fowble B, Yom SS, Yuen F, Arron S, editores. Skin Care in Radiation Oncology [Internet]. Cham: Springer International Publishing; 2016 [cited 16 NOV 2023]. Available from: http://link.springer.com/10.1007/978-3-319-31460-0
(22) Lorenzo F, Torres Minacapilli M, Rivero M, Patiño A, Notejane Á. Uso de antitranspirante en pacientes en tratamiento de radioterapia por cáncer de mama. Salud Mil [Internet]. 20 de junio de 2022 [citado 14 de noviembre de 2023];41(1):e401. Disponible en: https://revistasaludmilitar.uy/ojs/index.php/Rsm/article/view/224
(23) Watson LC, Gies D, Thompson E, Thomas B. Randomized control trial: evaluating aluminum based antiperspirant use, axilla skin toxicity, and reported quality of life in women receiving external beam radiotherapy for treatment of Stage 0, I, and II breast cancer. Int J Radiat Oncol Biol Phys 2012; 83(1):e29-34. https://doi.org/10.1016/j.ijrobp.2011.12.006
(24) Real Academia Española. Diccionario de la lengua española. Edición del Tricentenario. [citado 16 de noviembre de 2023]. Radiación. Disponible en: https://dle.rae.es/radiaci%C3%B3n?m=form
(25) Khan FM, Gibbons JP. Khan’s the physics of radiation therapy. 5a. ed. Philadelphia, PA [u.a.]: Wolters Kluwer; 2014. 624 p.
(26) Vega-Carrillo HR, Manzanares-Acuña E,Hernández-Dávila VM, Arcos-Pichardo A. Dosis en el útero de una mujer, con tres meses de embarazo, debida al 131I acumulado en su glándula tiroides. 2006. Memorias CIC. Acapulco, México, 2006. 10 p. Disponible en: https://www.osti.gov/etdeweb/servlets/purl/20818421 [Consulta 24/07/2023].
(27) American Cáncer Society. Efectos secundarios de la radioterapia [Internet] [1 pantalla] [citado 16 de noviembre de 2023]. Disponible en: https://www.cancer.org/es/cancer/como-sobrellevar-el-cancer/tipos-de-tratamiento/radioterapia/como-sobrellevar.html
CONTRIBUCIONES AL MANUSCRITO:
(a) Concepción; diseño; adquisición y análisis de datos; interpretación y discusión de resultados y aprobación de la versión final.
(b) Redacción y revisión crítica.
(c) Análisis de datos; interpretación y discusión de resultados.
(d) Diseño, redacción y revisión crítica.
(e) Diseño, redacción y revisión crítica.
NOTA: este artículo fue aprobado por el Comité Editorial.
Recibido para evaluación: noviembre 2023.
Aceptado para publicación: enero 2024.
Correspondencia: Diego Lamas 1357, apto. 104. Montevideo, Uruguay. Tel. +598 099682258.
E-mail de contacto: jferrercriado@gmail.com
![]()
Salud Mil 2024; 43(1):1-14. https://doi.org/10.35954/SM2024.43.1.8.e401 e-ISSN 1688-0633.