REVISIONES
Acné fulminans
Acne fulminans.
Acne fulminante.
https://doi.org/10.35954/SM2025.44.1.4.e402
Adriana De Abreu a https://orcid.org/0009-0007-2810-9517
Mary Andrea Martins Pereira b https://orcid.org/0009-0009-7097-8016
María del Rosario Pérez Olivera c https://orcid.org/0009-0005-5988-4829
Claudia Jimenez d https://orcid.org/0000-0003-4117-0797
(a) Dirección Nacional de Sanidad de las Fuerzas
Armadas. Hospital Central de las Fuerzas Armadas. Departamento de Medicina.
Servicio de Dermatología y Alergología. Montevideo, Uruguay.
(b) Dirección Nacional de Sanidad de las Fuerzas
Armadas. Hospital Central de las Fuerzas Armadas. Departamento de Cardiología.
Montevideo, Uruguay.
(c) Dirección Nacional de Sanidad de las Fuerzas
Armadas. Hospital Central de las Fuerzas Armadas. Departamento de Psiquiatría.
Montevideo, Uruguay.
(d)
Ejército Nacional. División de
Ejército I. Regimiento de Caballería Mecanizado Nº 4. Montevideo, Uruguay.
Cómo citar este artículo / Citation this article /
Como citar este artigo
De Abreu A, Martins
Pereira MA, Pérez Olivera M del R, Jimenez C. Acné fulminans. Salud Mil [Internet]. 20 de abril de 2025 [citado DD de MM de AAAA];
44(1):e402. Disponible
en: https://revistasaludmilitar.uy/ojs/index.php/Rsm/article/view/448
DOI: 10.35954/SM2025.44.1.4.e402.
RESUMEN
Introducción: el Acné fulminans
es una variante poco frecuente y severa del Acné vulgar
que se caracteriza por la abrupta aparición de lesiones en la piel de distinta
entidad y distribución, acompañándose en ocasiones de manifestaciones graves a
nivel sistémico que obligan a hospitalizar al paciente. Su diagnóstico requiere
un alto nivel de sospecha, sus mecanismos etiopatogénicos no están dilucidados
y no existen pautas clínicas claras sobre su tratamiento.
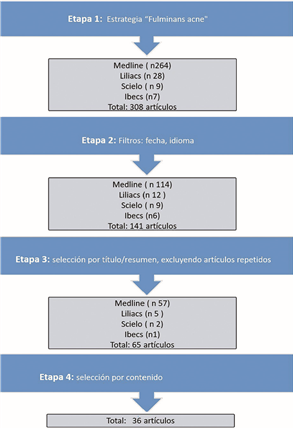
Materiales y métodos:
realizamos una revisión de la literatura en MedLine/PubMed, Lilacs, Scielo e
Ibecs, en idioma inglés, portugués y español desde 2009 a la fecha.
Objetivo: describir los
mecanismos etiopatogénicos y secundariamente conocer los tratamientos
utilizados en los últimos 15 años.
Resultados: se revisaron 65
artículos y seleccionamos 36 para analizar. No se menciona un abordaje integral
del paciente con Acné fulminans respecto a los aspectos psicoemocionales del
tratamiento en la mayoría de los artículos analizados.
Discusión: el principal
desencadenante vinculado a la etiopatogenia del Acné fulminans
es la exposición previa del paciente al tratamiento con isotretinoína, aunque
también se describieron mecanismos autoinmunes,
inflamatorios, hereditarios y hormonales. El tratamiento si bien estaba
dirigido hacia estos mecanismos, no se
realizó de manera estandarizada.
PALABRAS
CLAVE: Acné Fulminans;
Acné Vulgar; Erupciones Acneiformes; Isotretinoína.
ABSTRACT
Introduction: Acne fulminans
is a rare and severe variant of Acne vulgaris characterized by the abrupt appearance of skin lesions of different entity and
distribution, sometimes accompanied by severe systemic manifestations that require hospitalization of the
patient. Its diagnosis requires a high level of suspicion, its etiopathogenic
mechanisms have not been elucidated and there are no clear clinical guidelines
for its treatment.
Materials
and methods: We conducted a
literature review in MedLine/PubMed, Lilacs, Scielo and Ibecs in English, Portuguese and Spanish from 2009 to
date.
Objective: To describe the
etiopathogenic mechanisms and secondarily to know the treatments used in the
last 15 years.
Results: 65 articles were
reviewed and 36 were selected for analysis. There is no mention of a
comprehensive approach to the patient with Acne fulminans
regarding the psychoemotional aspects of treatment in most of the articles
analyzed.
Discussion: The main trigger linked to the etiopathogenesis of
Acne fulminans is the patient's previous exposure to isotretinoin treatment, although
autoimmune, inflammatory, hereditary and hormonal mechanisms were also described. Although treatment
was directed towards these mechanisms, it was not carried out in a standardized
manner.
KEYWORDS:
Acne Fulminans;
Acne Vulgaris; Acneiform Eruptions; Isotretinoin.
RESUMO
Introdução: A acne fulminante
é uma variante rara e grave da acne vulgar, caracterizada pelo aparecimento abrupto de lesões
cutâneas de entidade e distribuição diferentes, às vezes acompanhadas de
manifestações sistêmicas graves que exigem hospitalização. Seu diagnóstico
requer um alto nível de suspeita, seus mecanismos etiopatogênicos não foram
elucidados e não há diretrizes clínicas claras para seu tratamento.
Materiais e métodos:
Realizamos uma revisão da literatura nas bases de dados MedLine/PubMed, Lilacs,
Scielo e Ibecs em inglês, português e espanhol de 2009 até a presente data.
Objetivo: Descrever os
mecanismos etiopatogênicos e, secundariamente, conhecer os tratamentos
utilizados nos últimos 15 anos.
Resultados: 65 artigos foram
revisados e 36 foram selecionados para análise. Não há menção de uma abordagem
abrangente para pacientes com Acne Fulminans no que diz respeito aos aspectos psicoemocionais do
tratamento na maioria dos artigos analisados.
Discussão: O principal gatilho ligado à etiopatogênese da acne
fulminante é a exposição prévia do paciente ao tratamento com
isotretinoína, embora também tenham sido descritos mecanismos autoimunes, inflamatórios, hereditários e hormonais. O
tratamento, embora direcionado a esses mecanismos, não foi realizado de forma padronizada.
PALAVRAS-CHAVE:
Acne Fulminante;
Acne Vulgar; Erupções Acneiformes; Isotretinoína.
Recibido para evaluación: setiembre 2024.
Aceptado para publicación: diciembre 2024.
Correspondencia: Regimiento de Caballería Mecanizado Nº 4. Av.
Don Pedro de Mendoza 5801, C.P. 12400. Tel.: (+598) 22223004. Montevideo,
Uruguay.
E-mail de contacto: andreamartins82@hotmail.com
DISCUSIÓN
El AF es una enfermedad de baja prevalencia.
En base a una revisión
previa del autor Gutiérrez Meré y
colaboradores, donde analizaron 91 artículos, se reportaron 212 casos de AF
hasta el año 2022.
Esta patología afecta con mayor frecuencia a hombres adolescentes de 13 a 22 años caucásicos y
con antecedentes de acné vulgar previo, que suele estar presente de forma leve
hasta un año antes de la aparición de los síntomas agudos. En cuanto a las manifestaciones clínicas cutáneas,
se describe el desarrollo súbito de nódulos dolorosos al tacto, acompañados de un componente inflamatorio local importante, en ocasiones hemorrágico, que determina la aparición posterior de
costras y úlceras con restos necróticos, y que evolucionan luego a la
cicatrización.
Los
comedones aunque poco comunes permiten diferenciarlo de otras patologías
dermatológicas. Las lesiones se topografían en la parte superior del tórax y
hombros, más raramente la cara. El
86,4% de los pacientes con AF, presentan síntomas
sistémicos, que suelen estar presentes desde
el inicio del cuadro. La fiebre es la manifestación
más frecuentemente asociada, seguida por síntomas músculoesqueléticos,
predominantemente artralgias de grandes articulaciones, como las iliosacras y
rodillas, determinando una marcha dolorosa. Se describen incluso, lesiones
óseas osteolíticas asépticas, activas en las gammagrafías, sobre clavícula,
esternón y huesos largos. También se han referido síntomas diversos como
hepatoesplenomegalia, miositis o escleritis posterior, pero su incidencia es baja. En algunos reportes de casos, se incluye al AF dentro del espectro de otras enfermedades autoinflamatorias, entre ellas dentro del síndrome SAPHO, por la asociación de las manifestaciones dermatológicas del AF con trastornos específicos musculoesqueléticos del tipo sinovitis, hiperostosis
y osteítis (3).
Sin
embargo, este síndrome no es específico del
AF, ya que también es referido en los casos de acné conglobata, ni tampoco la
ausencia de síntomas dermatológicos descarta su diagnóstico. En forma aislada, también se reporta como parte del síndrome PAPA, que incluye la presencia de
artritis piógena, pioderma gangrenoso y alguna de las formas de acné
severo.
En lo
que respecta a lo psicoemocional, hay autores
que vinculan la presencia de AF y sus secuelas
con el denominado trastorno dismórfico corporal (TDC), que lo definen cuando el
paciente pasa 2 o más horas preocupado
por su apariencia y asociado a gran componente de angustia. En cuanto al diagnóstico paraclínico,
la elevación de los leucocitos y la velocidad de eritrosedimentación es el hallazgo más frecuente en los casos publicados, con una incidencia mayor al 87,5%.
Algunos autores refieren una reacción leucemoide a predominio de polimorfonucleares y alteraciones de las otras series.
Suelen ser negativos los cultivos de piel, líquido sinovial o hemocultivos y la
dosificación de anticuerpos contra los
gérmenes más comunes de la piel (3-5).
Sin embargo, según Duchatelet junto a otros autores dicen que la microbiología no ha sido
estudiada en forma extensa con cultivos prolongados ni con distintas expresiones
genómicas. Ellos analizaron el caso de
un paciente con AF e hidrosadenitis
(HS) concomitante, y reafirman como
concepto que el AF podría ser una forma
de HS en topografías no habituales. Se
basan en la presencia de una flora comensal similar en ambas afecciones,
identificada en los cultivos del paciente analizado y confirmado por estudios genómicos. Además de que el único plan eficaz de tratamiento para este caso fue la asociación de antibióticos dirigido a ambas
patologías. La coexistencia de AF e HS asociados a la presencia de
espondiloartropatía, se engloba dentro del síndrome PASS (pioderma gangrenoso,
acné, HS y espondiloartritis).
Las radiografías de
pacientes con manifestaciones osteoarticulares, pueden mostrar lesiones
osteolíticas o formaciones periósticas con engrosamiento, incluso se describen
datos de biopsias óseas con cambios reactivos que pueden simular una osteomielitis (6,7).
Etiopatogenia
Se han propuesto como
mecanismos etiopatogénicos del acné fulminans,
factores inmunológicos (innatos o
adquiridos), inflamatorios, hereditarios, hormonales
e infecciosos que se describen como reacción explosiva de hipersensibilidad a las bacterias de superficie. Pueden presentarse con o sin factores desencadenantes conocidos. Se
reconocen factores desencadenantes hasta en
el 44,8% de los casos, en su gran mayoría corresponden
a fármacos y dentro de ellos, la isotretinoína
representa al 65,3% de los fármacos desencadenantes.
Tanto es así, que algunos autores
proponen una clasificación de las variantes de AF en base a este factor, reconociendo así cuatro subtipos de AF, a
saber: AF con o sin síntomas sistémicos y AF inducido por isotretinoína con o
sin síntomas sistémicos (8).
La
exposición del epitelio del conducto pilosebáceo al agente P. acnes desencadena una reacción de hipersensibilidad
inmunológica de tipo III o tipo IV en respuesta a los antígenos de este agente.
Esta es la base por la cual el uso de
determinados fármacos como la
isotretinoína que provoca una fragilidad del epitelio del conducto pilosebáceo
y que habitualmente se utiliza en el tratamiento del acné vulgaris, llevan a
considerar a este fármaco como uno de los potenciales desencadenantes de la
enfermedad. Los retinoides utilizados para el tratamiento del acné vulgaris
conjuntamente con la isotretinoína, disminuyen el tono de los filamentos y uniones desmosómicas de la piel, aumentando el material amorfo de depósito en la
epidermis. Además, la isotretinoína disminuye la actividad colagenasa de los fibroblastos, todo lo cual perpetúa el estado
inflamatorio. En ocasiones la
isotretinoína puede precipitar un síndrome de AF inducido por isotretinoína sin
síntomas sistémicos con una respuesta exuberante del tejido de granulación, que
inhibe la reparación de la herida y
dificulta el tratamiento, como ocurre en
el caso publicado por Alvin Li entre otros autores, de AF sin síntomas
sistémicos tratado con clobetasol
tópico. Existen otros fármacos que se
mencionan como agentes causales del AF, es el caso de antibióticos
(tetraciclina, eritromicina y pristinamicina) (9).
El grupo
de Bruno Gualtieri y col. reportan un caso de AF luego de asociar el antibiótico limeciclina (tetraciclina) a sus
pautas de tratamiento de AF con
componente inflamatorio en pacientes tratados
con isotretinoina (10).
En
cuanto a los factores hormonales, se ha
correlacionado que un nivel elevado de testosterona asociado a otras
condiciones representa un factor de riesgo para AF. Lee Gayin y colaboradores,
analizan el caso de AF en un adolescente transgénero bajo tratamiento con testosterona como terapia hormonal de afirmación de género, que luego de 8 meses desarrolla AF. Se
plantea que hormonas exógenas derivadas de la testosterona, utilizadas en la
actualidad por algunos levantadores de
pesas y fisicoculturistas, llevan a una hipertrofia de las glándulas sebáceas, al aumento de la producción de lípidos y sebo de la superficie cutánea y aumento de la población de P. acnes
que predisponen al desarrollo de AF (11).
Atendiendo
al mecanismo inmunológico, fundamenta
este planteo, la rápida respuesta al tratamiento con corticoides sistémicos, la
elevación de gammaglobulinas y disminución del complemento C3 observada en
varios pacientes. Osamu Tago y colaboradores, mencionan como hipótesis, una
anormalidad en la inmunidad innata implicada también en la patogénesis de
algunas formas de AF por lo que sugieren combinar fármacos corticoides con
tratamientos biológicos para potenciar sus efectos. Postulan que la
hiperreactividad a quimiorreceptores pueda ser debida a una alteración de los neutrófilos genéticamente mediada, que lleva a una disminución de la fagocitosis. También se
plantea un deterioro de la inmunidad adquirida en la literatura (12).
La
asociación con el síndrome SAPHO donde se observa
una respuesta citoquímica inflamatoria sistémica,
con elevación del factor de necrosis tumoral
alfa, también afirma esta teoría y sienta las
bases para el tratamiento biológico del AF con inhibidores del mismo del tipo infliximab. Lo mismo sucede en el caso de asociación de AF e HS,
donde nuevamente el factor de necrosis tumoral alfa cobra importancia, y es así
que algunos autores recomiendan asociar tratamiento biológico al esquema básico
para AF, cuando ambas patologías están presentes. Los niveles séricos de factor
de necrosis tumoral alfa, se elevan en esta situación (13,14).
Por otro lado, se reportan antecedentes familiares de enfermedades dermatológicas (incluido acné) en un 56,9% de los casos publicados de pacientes con AF, de ellos más de la mitad el antecedente se
presentaba en hermanos, y se han reportado casos de AF en gemelos
monocigóticos. La edad de presentación en estos pacientes y que presentan igual
fenotipo del antígeno leucocitario humano (HLA) fundamentan esta teoría.
En
la revisión realizada por Ilaria Trave en 2023, se mencionan formas de AF asociadas a síndromes hereditarios (15-17).
Tratamiento
Existen
actualmente múltiples planes terapéuticos para el tratamiento del AF. Esto se
debe a las múltiples manifestaciones
clínicas que presenta a nivel cutáneo, y sistémico que también requieren
tratamiento dirigido concomitante. Los pacientes con AF, suelen requerir reposo en cama y hospitalización, desbridamiento quirúrgico y tratamientos
tópicos antibacterianos y antisépticos.
La instauración
temprana del tratamiento puede disminuir el grado de cicatrización y otros
cambios asociados con esta enfermedad potencialmente desfigurante. Los corticoides tópicos aplicados en los nódulos ulcerados dos veces al día durante la
fase activa disminuyen la intensidad de las lesiones. Hay autores que
recomiendan el uso de láser de colorante pulsado para los trastornos asociados
con el tejido de granulación hiperplásico, mientras otros recomiendan terapia
fotodinámica (18).
En cuanto al tratamiento oral, la combinación de prednisolona e isotretinoína es la mayormente
utilizada.
Se
utilizan pulsos de esteroides para el control de la fase inflamatoria aguda, con una dosis de inicio de 0,5 a 1,0 mg/kg de prednisolona, que
actúan sobre lesiones cutáneas, reducen la
fiebre y los síntomas musculoesqueléticos. Una vez logrado el control sobre los síntomas sistémicos, deben
reducirse gradualmente para evitar los efectos adversos del tratamiento
prolongado con esteroides sistémicos en una población de pacientes muchas veces
aún en crecimiento. Durante este descenso progresivo de los corticoides, los
síntomas pueden reaparecer. Por eso, varios autores comparten la idea de
realizar un tratamiento prolongado de hasta 3 a 5 meses para evitar recaídas e
individualizado a cada paciente
(19-21).
La asociación de isotretinoína, se realiza luego de transcurrida la fase inflamatoria aguda, luego de
4-6 semanas desde el inicio del tratamiento con corticoides. La isotretinoína es un retinoide derivado de la vitamina
A, que suprime la actividad y el tamaño de las glándulas sebáceas, la cantidad
de sebo y el crecimiento de Propionibacterium
acnes. Es el fármaco más mencionado en la literatura para el tratamiento del AF, su uso en el tratamiento
de formas graves del acné está aprobado por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), lo
mismo sucede para casos resistentes a
tratamientos estándar por vías tópica y sistémica. Paradójicamente este
fármaco, es eficaz para el tratamiento
combinado con corticoides en el
abordaje terapéutico clásico del AF,
pero también es firmemente reconocido como factor desencadenante del mismo en poblaciones susceptibles, por el mecanismo descrito anteriormente en la presente revisión.
Se han emitido advertencias en la esfera psiquiátrica (aparición de depresión, ansiedad,
síntomas psicóticos y suicidio), por lo que puede ser necesaria una evaluación
de salud mental antes de iniciar el tratamiento.
En el
año 2023, el grupo de trabajo de expertos en isotretinoína (IEWG) de Reino
Unido, establecen las pautas de uso del
fármaco en poblaciones pediátricas y
adolescentes (22-25).
Cabe
señalar que en nuestro país se lleva a cabo
una Farmacovigilancia activa hacia el uso de la isotretinoína en el tratamiento
del acné (Ordenanza Nº 435/2015) y se crean nuevas medidas de seguridad,
incluida la supervisión adicional del inicio del tratamiento para pacientes
menores de 18 años. De esta forma, se lo incluye dentro del formulario
terapéutico de medicamentos (FTM), su prescripción previa a consentimiento
informado debe ser realizada por especialistas y supervisada por un médico con
experiencia en el uso de retinoides en
el acné grave. Entre los años 1982 y
2000 la Food and Drug Administration (FDA) recibió 431 reportes de casos de
depresión, suicidios e intentos de suicidios, en pacientes tratados con
isotretinoína (26).
Todas las mujeres que reciben terapia con isotretinoína deben evitar quedar embarazadas
durante el tratamiento hasta al menos un mes después de suspender el
medicamento por los efectos teratogénicos conocidos del fármaco (8).
En cuanto al AF asociado al uso de isotretinoina, destacamos un artículo publicado por Dessinioti Clio
y colaboradores de un estudio multicéntrico, retrospectivo e internacional, en
8 centros donde analizaron 49 pacientes con AF entre los años 2008 y 2022. En dicho estudio, se concluye, que no
existen características clínicas o demográficas específicas del AF asociado al
uso previo de isotretinoina vs sin
tratamiento previo.
Asimismo,
no existía una diferencia significativa en
la incidencia de casos de AF en tratamiento previo con isotretinoina (28 pacientes, 57,1%) versus AF en pacientes sin tratamiento oral previo (21 pacientes 42,9%) lo cual apoya que puede desencadenarse en ambos escenarios. La dosis
recomendada de isotretinoína no debe ser inferior a 0,5 mg/kg al día, pero en
algunos pacientes puede ser necesario un aumento a 1,0 mg/kg o incluso 2,0
mg/kg al día.
Durante
el tratamiento con isotretinoína pueden producirse proliferaciones vasculares
piógenas similares a granulomas de forma espontánea. Si esto sucede, la dosis
de isotretinoína debe reducirse a 0,2 mg/kg al día.
La
respuesta al tratamiento con antibióticos de amplio espectro es pobre, pero la
terapia con antibióticos sistémicos intensivos está indicada para combatir la
infección secundaria cuando ocurre. Las
sulfonas, especialmente la diaminodifenilsulfona (dapsona), ha demostrado
eficacia en casos de AF con eritema
nudoso.
El
mecanismo por el cual ejerce una acción antiinflamatoria puede estar
relacionado con la inhibición del
sistema mieloperoxidasa de los leucocitos
polimorfonucleares. En cualquier caso, se
puede sustituir el retinoide por dapsona si fuera necesario. La dosis inicial
es de 50 mg/día, que se puede aumentar
a 100 o 150 mg/día (27).
Los síntomas musculoesqueléticos y la
fiebre generalmente responden bien a
los fármacos antiinflamatorios no
esteroideos.
Cuando el tratamiento
estándar con la administración prolongada de isotretinoína y prednisolona no es suficiente y puede provocar efectos no deseados, los informes de casos sugieren que los
inhibidores del factor de necrosis tumoral α (TNF-α) pueden desempeñar un papel en el tratamiento del AF mejorando los síntomas cutáneos y sistémicos
(28).
Entre
ellos el fármaco adalimumab (anticuerpo monoclonal
humano recombinante que se liga al
TNF-α frenando la cascada inflamatoria desencadenada
por citoquinas) es uno de los más estudiados.
El adalimumab ha sido aprobado por la
FDA para el tratamiento de otras enfermedades inflamatorias crónicas. Dado que el AF puede tener un curso
inflamatorio crónico y grave, este fármaco
ha resultado atractivo para ser otra opción de tratamiento del AF con una
evidencia prometedora y un camino a
investigar (29-31).
Otro
aspecto destacado de este fármaco, según
Marasca y otros autores, es que no se ha reportado empeoramiento de los
síntomas depresivos ni interacciones farmacológicas con tetraciclinas cuando se
necesita su uso en forma conjunta. Sabiendo que el AF se presenta en
adolescentes con historia previa de acné, muchas veces expuestos al rechazo
social, a la afectación de su autoimagen y autoestima, la presencia de síntomas
depresivos en esta población está aumentada. Considerando que el uso de la
isotretinoína puede estar contraindicado, cobran importancia estas otras
alternativas terapéuticas. Como ya fue visto en etiopatogenia el adalimumab por
su efecto anti TNF-α, es un fármaco
indicado en la asociación de AF e
Hidrosadenitis Supurativa (32).
En las formas con mayor compromiso óseo (por ejemplo, dentro del síndrome SAPHO) se han
administrado con diversos resultados otras terapias, incluidos corticosteroides
intraarticulares, fármacos
antirreumáticos modificadores de la enfermedad
(metotrexato, sulfasalazina y ciclosporina
A), bifosfonatos e infliximab.
El infliximab, es un
anticuerpo monoclonal que neutraliza el TNF-α, llevando a una reducción de las
citoquinas proinflamatorias (IL-1, IL-6) y
disminución de proteínas de fase aguda. Después
de iniciar infliximab, los nódulos cutáneos
ulcerosos pueden comenzar a disminuir notablemente y la sinovitis, el dolor de
espalda y clavicular se resuelven por completo (33).
Finalmente, dentro del arsenal terapéutico frente al AF, también se hace referencia a fármacos
inhibidores de interleucinas e inhibidores de la fosfodiesterasa. A propósito
de un caso presentado en la Reunión Anual de Dermatología de Ohio, en 2023, se
destaca el uso de ustekinumab, un inhibidor
de la interleucina (IL)-12 e IL 23, en el caso
de un varón adolescente, sin respuesta al tratamiento instalado con
corticosteroides e isotretinoina. Si bien el papel de las citoquinas en el AF
no ha sido estrictamente investigado, dicho eje está activo en las lesiones de
acné, con elevación de la interleuquina
IL 23 e IL 17 al igual que sucede en
otras patologías de piel (psoriasis, dermatitis
atópica, entre otras). En este caso se trató
de un tratamiento potencial para los casos de AF refractarios que reduce el uso
de corticoides, con menos efectos adversos y útil para aquellos pacientes con
AF que no responden a las terapias
convencionales.
Los inhibidores de la
fosfodiesterasa, a cuyo grupo pertenece el fármaco apremilast, se han utilizado
también en el AF refractario e inducido por
isotretinoína (34-36).
Es importante instaurar tempranamente el tratamiento para disminuir el grado de cicatrización y
otros cambios asociados con esta enfermedad potencialmente desfigurante. Una vez logrado el control sobre los síntomas sistémicos, deben
reducirse gradualmente para evitar los efectos adversos del tratamiento
prolongado con corticoides sistémicos en una población de pacientes muchas
veces aún en crecimiento.
CONCLUSIONES
Hemos
analizado la bibliografía referente a AF de los últimos 15 años y en base a ello concluimos, que aún existen
múltiples planes de tratamiento para el mismo, dada su etiopatogenia
heterogénea y cuadros clínicos acompañantes diversos.
La mayoría de los
tratamientos mencionados tienen como
diana los mecanismos inflamatorios e
inmunológicos, sin embargo, continúa la brecha en el abordaje integral del
paciente en lo que respecta a la prevención de su salud mental.
El apoyo emocional y
acompañamiento profesional son pilares
muy importantes también del tratamiento.
DECLARACIÓN DE
CONFLICTOS DE INTERESES:
las autoras no reportan ningún conflicto de interés. El estudio se realizó con
recursos propios de las autoras
y/o la institución a la que representan.
No uso de IA: las autoras declaran que no se utilizó Inteligencia Artificial para
la conceptualización o
redacción de este artículo.
REFERENCIAS
(1) Peleg H, Koslowski B, Hiller N, Heyman
SN. Radiologic features of acne fulminans.
Isr Med Assoc J 2014 Jun; 16(6):393-4.
PMID: 25059007.
(2) Marron SE, Gracia-Cazaña T,
Miranda-Sivelo A, Lamas-Diaz S,
Tomas-Aragones L. Screening for body
dysmorphic disorders in acne patients: a pilot study. Actas Dermosifiliogr (Engl Ed). 2019; 110(1):28-32. https://doi.org/10.1016/j.ad.2018.08.001 Epub 2018 Oct
30. PMID: 30389124.
(3) Gutiérrez-Meré R, Tajes I, Diéguez P,
SotoGarcía D, Martínez-Fernández S,
Batalla A. Acne Fulminans:
A Narrative Review. Actas
Dermosifiliogr 2023 Oct; 114(9):763-771. https://doi.org/10.1016/j.ad.2023.05.018
PMID: 37245603.
(4) Marron SE, Miranda-Sivelo A,
Tomas-Aragones L, Rodriguez-Cerdeira C,
Tribo-Boixaro MJ, GarciaBustinduy M, et al. Body dysmorphic disorder in patients with acne: a multicentre study. J Eur Acad Dermatol Venereol 2020; 34(2):370-376. https://doi.org/10.1016/j.ad.2018.08.001
(5) Zaba R, Schwartz R, Jarmuda S, CzarneckaOperacz M, Silny W. Acne fulminans:
explosive systemic form of acne. J Eur
Acad Dermatol Venereol 2011; 25(5):501-7. https://doi.org/10.1111/j.1468-3083.2010.03855.x
PMID: 21029206.
(6) Duchatelet S, Join-Lambert O, Delage
M, Miskinyte S, Guet-Revillet H, Lam T,
et al. Remission of chronic acne fulminans
and severe hidradenitis suppurativa with targeted antibiotherapy. JAAD Case Rep 2019 Jun 8; 5(6):525-528. https://doi.org/10.1016/j.jdcr.2019.04.001
PMID: 31205996; PMCID: PMC6558272.
(7) Kontochristopoulos G, Agiasofitou E,
Platsidaki E, Kapsiocha A, Gregoriou S,
Rigopoulos D. Successful treatment of
coexistent acne fulminans and severe hidradenitis suppurativa with
adalimumab. Skin Appendage Disord 2021
Jun; 7(4):329-332. https://doi.org/10.1159/000515002 PMID: 34307485; PMCID: PMC8280433.
(8) Greywal T, Zaenglein AL, Baldwin HE,
Bhatia N, Chernoff KA, Del Rosso JQ, et
al. Evidence-based recommendations for the management of acne fulminans and its variants. J Am Acad Dermatol 2017 Jul; 77(1):109-117. https://doi.org/10.1016/j.jaad.2016.11.028
PMID: 28619551.
(9) Li AW, Antaya RJ. Isotretinoin-induced
acne fulminans without systemic symptoms with concurrent exuberant
granulation tissue. Pediatr Dermatol
2018 Mar; 35(2):257-258. https://doi.org/10.1111/pde.13389 PMID:
29314240.
(10) Gualtieri B, Tonini A, Panduri S,
Chiricozzi A, Romanelli M. Acne fulminans
associated with lymecycline intake: a case report. Clin Cosmet Investig Dermatol 2018; 11:403-405. https://doi.org/10.2147/CCID.S158925
PMID: 30122970; PMCID: PMC6082323.
(11) Lee G, Ferri-Huerta R, Greenberg KB,
Somers KE. Acne fulminans in a transgender boy after an increase in
testosterone dosage. JAAD Case Rep 2022
Jan 6; 21:32-34. https://doi.org/10.1016/j.jdcr.2021.11.029
PMID: 35141385; PMCID: PMC8816645.
(12) Tago O, Nagai Y, Matsushima Y,
Ishikawa O. A case of acne fulminans
successfully treated with cyclosporin a and prednisolone. Acta Derm Venereol 2011 May; 91(3):337-8. https://doi.org/10.2340/00015555-0796
PMID: 21369677.
(13) Perez M, Navajas-Galimany L,
Antunez-Lay A, Hasson A. When strength
turns into disease: acne fulminans in a bodybuilder. An Bras Dermatol 2016 Sep-Oct; 91(5):706. https://doi.org/10.1590/abd1806-4841.20165345
PMID: 27828663; PMCID: PMC5087248.
(14) Oranges T, Insalaco A, Diociaiuti A,
Carnevale C, Strippoli R, Zambruno G, et al. Severe
osteoarticular involvement in isotretinointriggered
acne fulminans: two cases successfully treated with anakinra. J Eur Acad Dermatol Venereol 2017; 31(6):e277-e279. https://doi.org/10.1111/jdv.14022
(15) Barry KK, Neale HD, Hawryluk EB. Tumor necrosis factor-alpha inhibitors and acne fulminans: Friend or foe? Pediatr Dermatol 2023 Jul-Aug; 40(4):678-680. https://doi.org/10.1111/pde.15226 PMID:
36573468.
(16) Trave I, Donadoni R, Cozzani E,
D'Agostino F, Herzum A, Parodi A. Acne fulminans
and its multiple associated factors: a systematic review. Eur J Dermatol 2023 Dec 1; 33(6):624-634. https://doi.org/10.1684/ejd.2023.4629
PMID: 38465543.
(17) Greywal T, Kusari A, Han AM, Borok J, Proudfoot JA, Ahluwalia J, Friedlander SF. Severe acne and its variants: Exploring its natural history and heritability. Pediatr Dermatol 2022 Jul; 39(4):535-540. https://doi.org/10.1111/pde.14990 PMID:
35584791.
(18) Picone V, Potestio L, Fabbrocini G, Monfrecola G, Marasca C. A case of acne fulminans
successfully treated with photodynamic therapy. Photodermatol Photoimmunol
Photomed 2022 Jul; 38(4):401-403. https://doi.org/10.1111/phpp.12761
PMID: 34919759.
(19) Alramthan A, Abdulkader A, Al-Rushood
A. Acne fulminans
and isotretinoin. Eur J Dermatol 2019
Aug 1; 29(4):438-439. https://doi.org/10.1684/ejd.2019.3574
PMID: 31290393.
(20) Wakabayashi M, Fujimoto N, Uenishi T, Danno K, Tanaka T. A case of acne fulminans
in a patient with ulcerative colitis successfully treated with prednisolone and
diaminodiphenylsulfone: a literature review of acne fulminans,
rosacea fulminans and neutrophilic dermatoses occurring in the setting of inflammatory bowel disease. Dermatology
2011; 222(3):231-5. https://doi.org/10.1159/000324226 PMID:
21540556.
(21) Siadat AH, Bostakian A, Abtahi-Naeini
B, Shahbazi M. Successful treatment of
facial acne fulminans: antimicrobial agents and oral prednisolone as
promising regimes. Case Rep Dermatol
Med 2017; 2017:7092910. https://doi.org/10.1155/2017/7092910
PMID: 28428896; PMCID: PMC5385906.
(22) Massa AF, Burmeister L, Bass D,
Zouboulis CC. Acne fulminans:
treatment experience from 26 patients.
Dermatology 2017; 233(2-3):136-140. https://doi.org/10.1159/000473860
PMID: 28768255.
(23) Gualtieri B, Panduri S, Chiricozzi A,
Romanelli M. Isotretinoin-triggered
acne fulminans: a rare,
disabling occurrence. G Ital Dermatol
Venereol 2020 Jun; 155(3):361-362. https://doi.org/10.23736/S0392-0488.18.06013-3
PMID: 30229637.
(24) Fakih A, Goens J, Grozdev I, Dangoisse
C, Richert B. Acne fulminans induced by a low dose isotretinoin: case report and
review of the literature. Dermatol
Online J 2020; 26(12):13030/qt14h2419w. PMID:
33423422.
(25) Gier H, Israeli A, Cusick A, Merritt
D. Use of interleukin-12/23 inhibitor
for themanagement of acne fulminans.
Cureus 2023 Dec 11; 15(12):e50352. https://doi.org/10.7759/cureus.50352
PMID: 38205472; PMCID: PMC10781583.
(26) Leal A, Wood I. Alerta
Farmacovigilancia: Isotretinoína:
Introducción de nuevas medidas de seguridad, incluida la supervisión adicional
del inicio del tratamiento para pacientes menores de 18 años. Boletín Farmacológico 2024; 15(1):1-5. Disponible en: https://www.boletinfarmacologia.hc.edu.uy/images/2024/2024-1/6_boletin_Isotretinona_1.pdf
[Consulta 20/06/2024]
(27) Dessinioti C, Dréno B, Bettoli V,
Vural S, Brzezinski P, Nassif A,
Svensson Å, Zouboulis CC. Isotretinoin-associated acne fulminans: A multicentre,
retrospective study of the European Academy
of Dermatology and Venereology Task Force on Acne, Rosacea and Hidradenitis
Suppurativa. J Eur Acad Dermatol
Venereol 2024; 38(1):197-204. https://doi.org/10.1111/jdv.19477
PMID: 37643921.
(28) Minardi EP. Dapsona como opción
terapéutica en el tratamiento de acné fulminans
por isotretinoína. Rev OFIL ILAPHAR [Internet]. 2022 Mar [citado 25 Set 2024]; 32(1):103-104. Disponible en:
http://scielo.isciii.es/scielo.php?scri pt=sci_arttext&pid=S1699-714X2022000100020&
lng=es. https://doi.org/10.4321/s1699-714x20220001000020
(29) Taudorf EH, Jensen MB, Bouazzi D, Sand
C, Thomsen SF, Jemec GBE, et al. Tumor
necrosis factor-α inhibitor treatment of acne
fulminans - a clinical and literature review. J Dtsch
Dermatol Ges 2024 Jan; 22(1):23-27. https://doi.org/10.1111/ddg.15234 PMID:
38128111.
(30) Rajaii R, Globerson J, Arnold N, Mahon
M. A novel treatment of acne fulminans
with adalimumab: a case report. Spartan
Med Res J 2018 Sep 26; 3(2):7003. DOI: 10.51894/001c.7003. PMID: 33655144;
PMCID: PMC7746097.
(31) Nasseh J, Brun A, Theret V, Ramspacher
J, Severino-Freire M, Coustou D, et
al. Efficacy of tumor necrosis factor-alpha inhibitors in the treatment of
isotretinoin-induced acne fulminans. J Eur Acad Dermatol Venereol
2024; 38(1):e96-e98. https://doi.org/10.1111/jdv.19446
PMID: 37595985.
(32) Marasca C, Fabbrocini G, Abategiovanni
L, Camela E, Nocerino M, Di Guida A, et al. Adalimumab in the
management of isotretinoininduced acne fulminans:
report of a case. Skin Appendage Disord
2021 Feb; 7(2):115-119. https://doi.org/10.1159/000512032 PMID: 33796557; PMCID: PMC7991494.
(33) Divya BL, Rao PN. SAPHO syndrome with acne fulminans and severe polyosteitis involving axial skeleton. Indian Dermatol Online J 2016 Sep-Oct; 7(5):414-417.
https://doi.org/10.4103/2229-5178.190495
PMID: 27730042; PMCID: PMC5038107.
(34) Feola H, Luna Cian R, Mancinelli MC, Cordoba LM, Crespi C. PASH syndrome: A novel MEFV mutation variant with excellent response to adalimumab in a refractory case. Int J Dermatol 2025 Jan; 64(1):183-185. https://doi.org/10.1111/ijd.17330 PMID:
38880986.
(35) Sánchez-Velázquez A, Falkenhain-López
D, Arroyo-Andrés J, Montero-Menárguez
J, GarcíaDonoso C, Postigo-Llorente C. Apremilast:
A novel adjuvant treatment for refractory isotretinoin-induced
acne fulminans. Dermatol Ther 2022 Aug; 35(8):e15637. https://doi.org/10.1111/dth.15637 PMID:
35703093.
(36) Armijo D, Molina MT. Acné Fulminans inducido por isotretinoína, un desafío terapéutico. Rev chil dermatol 2019; 35(1):25-27. Disponible en: https://www.rcderm.org/index.php/rcderm/article/view/202/216
[Consulta 21/08/2024].
CONTRIBUCIONES AL MANUSCRITO:
(a) Concepción, adquisición y análisis de
datos, interpretación y discusión de resultados, redacción, revisión crítica.
(b) Adquisición y análisis de datos,
interpretación y
discusión de resultados, redacción, revisión crítica y aprobación de la versión final.
(c) Adquisición y análisis de datos,
interpretación y
discusión de resultados, redacción, revisión crítica.
(d) Adquisición y análisis de datos,
interpretación y
discusión de resultados, redacción, revisión crítica.
NOTA: este
artículo fue aprobado por el Comité Editorial.