Erythromelalgia in an adolescent
Eritromelalgia em adolecente
![]()
https://doi.org/10.35954/SM2026.45.1.9.e503
Sofía Bergeret a ![]() https://orcid.org/0000-0003-2087-2634
https://orcid.org/0000-0003-2087-2634
María Fernanda Cruz Pereira
b ![]() https://orcid.org/0009-0003-3818-129X
https://orcid.org/0009-0003-3818-129X
Patsy González c
![]() https://orcid.org/ 0009-0009-1077-3107
https://orcid.org/ 0009-0009-1077-3107
Silvina Lorena Olivera
Silva d ![]() https://orcid.org/0009-0002-4122-5962
https://orcid.org/0009-0002-4122-5962
(a) Universidad de la República. Facultad de Medicina. Departamento de Medicina Familiar y Comunitaria. Profesora adjunta de la Unidad Académica de Medicina Familiar y Comunitaria. Montevideo, Uruguay. https://ror.org/030bbe882
(b) Dirección Nacional de Sanidad de las Fuerzas Armadas. Hospital Central de las Fuerzas Armadas. Departamento de Emergencia. Montevideo, Uruguay. https://ror.org/044gxcb75
(c) Dirección Nacional de Sanidad de las Fuerzas Armadas. Hospital Central de las Fuerzas Armadas. Sala de Hematología. Montevideo, Uruguay. https://ror.org/044gxcb75
(d) Dirección Nacional de Sanidad de las Fuerzas Armadas. Hospital Central de las Fuerzas Armadas. Departamento de Emergencia. Montevideo, Uruguay. https://ror.org/044gxcb75
Cómo citar este artículo / Citation this article / Como citar este artigo
Bergeret S, Cruz Pereira MF, González P, Olivera S. Eritromelalgia en adolescente. Salud Mil [Internet]. 25 de marzo de 2026 [citado DD de MM de AAAA]; 45(1):e503. Disponible en: https://revistasaludmilitar.uy/ojs/index.php/Rsm/article/view/477 DOI: 10.35954/SM2026.45.1.9.e503.
RESUMEN
Introducción: la eritromelalgia es una enfermedad poco común, de difícil diagnóstico y tratamiento. Afecta principalmente manos y pies y se caracteriza por dolor intenso y urente, calor y rubor que aparece por episodios y genera gran deterioro de la calidad de vida.
Objetivo: destacar la importancia de reconocer las manifestaciones clínicas de esta enfermedad poco frecuente para poder iniciar medidas terapéuticas precoces con la finalidad de aumentar la probabilidad de sobrevida de los pacientes afectados.
Caso clínico: adolescente de 17 años con sintomatología a nivel de manos que se logró diagnosticar como eritromelalgia luego de 6 años del inicio de los episodios. Se describe el seguimiento del caso por algo más de un año, los tratamientos que realizó sin éxito y el tratamiento que hasta el momento logró el alivio de los síntomas.
Discusión: subrayamos la dificultad en el diagnóstico y tratamiento de esta patología, con el fin de colaborar con otros profesionales en su diagnóstico temprano y tratamiento oportuno.
PALABRAS CLAVE: Diagnóstico Precoz; Dolor; Eritema; Eritromelalgia; Estudios de Seguimiento; Gabapentina; Resultado del Tratamiento.
ABSTRACT
Introduction: Erythromelalgia is a rare condition that is difficult to diagnose and treat. It primarily affects the hands and feet and is characterized by intense, burning pain, heat, and flushing that occurs in episodes and significantly impairs quality of life.
Objective: To highlight the importance of recognizing the clinical manifestations of this rare disease in order to initiate early therapeutic measures with the aim of increasing the survival probability of affected patients.
Clinical case: adolescent with symptoms in the hands who was diagnosed with erythromelalgia six years after the onset of episodes. We describe the follow-up of the case over a period of just over one year, the treatments that were attempted without success, and the treatment that has so far provided symptom relief.
Discussion: We emphasize the difficulty in diagnosing and treating this condition, with the aim of collaborating with other professionals to facilitate early diagnosis and timely treatment.
KEYWORDS: Early Diagnosis; Pain; Erythema; Erythromelalgia; Follow-Up Studies; Gabapentin; Treatment Outcome.
RESUMO
Introdução: A eritromelalgia é uma doença rara, de diagnóstico e tratamento difíceis. Afeta principalmente as mãos e os pés e se caracteriza por dor intensa e ardente, calor e rubor que surgem em episódios e causam grande deterioração da qualidade de vida.
Objetivo: destacar a importância de reconhecer as manifestações clínicas dessa doença rara para que se possam iniciar medidas terapêuticas precoces, com o objetivo de aumentar a probabilidade de sobrevida dos pacientes afetados.
Caso clinico: adolescente com sintomatologia nas mãos que foi diagnosticado com eritromelalgia seis anos após o início dos episódios. Descreve-se o acompanhamento do caso por pouco mais de um ano, os tratamentos realizados sem sucesso e o tratamento que, até o momento, conseguiu o alívio dos sintomas.
Discussão: ressaltamos a dificuldade no diagnóstico e tratamento dessa patologia, com o objetivo de colaborar com outros profissionais em seu diagnóstico precoce e tratamento oportuno.
PALAVRAS-CHAVE: Diagnóstico Precoce; Dor; Eritema; Eritromelalgia; Seguimentos; Gabapentina; Resultado do Tratamento.
INTRODUCCIÓN
La eritromelalgia es un trastorno poco frecuente caracterizado por episodios recurrentes de dolor, enrojecimiento y aumento de la temperatura en las extremidades, especialmente en manos y pies. Estos episodios suelen ser desencadenados por factores como el calor y el ejercicio, y se alivian con el enfriamiento de las áreas afectadas. Su nombre proviene del griego erythros (rojo), melos (miembro) y algos (dolor). Durante la crisis, la piel se vuelve eritematosa y caliente, lo que el paciente describe como un dolor urente (1,2).
Existen dos formas principales: primaria y secundaria. La forma primaria es una neuropatía autosómica dominante causada por una mutación en el gen SCN9A, que codifican la subunidad alfa de los canales de sodio dependientes de voltaje NaV 1.7 (3-6).
Este canal periférico se expresa en el ganglio de la raíz dorsal de las neuronas ganglionares simpáticas. Estas mutaciones provocan una hiperexcitabilidad de las fibras nerviosas nociceptivas, resultando en una transmisión aumentada de señales de dolor. La eritromelalgia primaria se subclasifica en hereditaria y esporádica (7).
La eritromelalgia secundaria se ha atribuido a diversas afecciones médicas. Las más frecuentes son los trastornos mieloproliferativos, como la trombocitosis esencial y la policitemia vera. Otras causas subyacentes incluyen síndromes paraneoplásicos, agentes infecciosos (VIH, influenza, sífilis y poxvirus), enfermedades autoinmunes (lupus eritematoso sistémico y artritis reumatoide) y las secundarias a medicamentos, entre otras. Los síntomas de los pacientes con ella suelen ser más leves y se alivian tras el tratamiento de la enfermedad subyacente (2,8).
OBJETIVO: describir y analizar un caso clínico de eritromelalgia, con el fin de documentar sus características clínicas, evolución, abordaje diagnóstico y terapéutico, contribuyendo a la comprensión de esta patología poco frecuente.
Epidemiología
La eritromelalgia primaria suele presentarse en las dos primeras décadas de vida, a diferencia de la secundaria, cuya media de inicio es de aproximadamente 49 años. La incidencia anual de la primaria varía, entre 0,36 y 2 casos por cada 100.000 personas al año. La mayoría de los estudios afirman que la enfermedad es más prevalente en mujeres en una proporción de 2 o 3 a 1. Los casos notificados provienen de diversos orígenes geográficos e incluyen pacientes de diversas nacionalidades (1,2,5,9).
Características clínicas
La eritromelalgia primaria y secundaria se caracterizan por episodios de minutos a 2 o 3 horas de duración de eritema, calor y dolor severo en las extremidades. El eritema puede ser leve a moderado con límites claros o mal definidos. Durante los episodios, el paciente percibe una marcada sensación de calor, la cual puede ser corroborada por el médico al examen físico. El dolor suele describirse como una sensación de quemazón, una descarga eléctrica o una pulsación. Muchos refieren prurito previo a los episodios. Algunos presentan alodinia y/o hiperalgesia, edema y entumecimiento en las extremidades afectadas (2,7).
El compromiso suele ser bilateral y simétrico, aunque también puede presentarse de forma unilateral (1,5).
Es más frecuente en miembros inferiores (afectados en 80% de los casos) pero se presenta también en miembros superiores (25%) o en ambos (1,2,5,7).
Los episodios son generalmente peores en verano, por la noche y después del ejercicio (2,5,7).
Las complicaciones locales incluyen ulceras, flictenas y fisuras que pueden ir hasta la necrosis e hipotermia, y se describe que se deben principalmente a la exposición al frío que los pacientes hacen para calmar el dolor durante los episodios. El dolor crónico y las limitaciones resultantes causan complicaciones psicológicas y sociales que resultan en una menor calidad de vida y mayor morbimortalidad. En cuanto a la evolución, en 10% de casos se observa una remisión espontánea y en 30% una mejoría sintomática con el paso de los años, siendo más frecuente la persistencia o agravamiento de los episodios de la enfermedad (1,4,6).
Diagnóstico
El diagnóstico primario se basa fundamentalmente en la historia clínica detallada y la exploración física. Es necesario indagar sobre posibles factores predisponentes o enfermedades subyacentes que puedan orientar hacia una forma secundaria. Además, la presencia o ausencia de antecedentes familiares permite diferenciar entre variantes familiares y esporádicas dentro de la presentación primaria.
La demora en el diagnóstico es muy frecuente, con un promedio de 10 años entre el inicio de los síntomas y el diagnóstico en algunos estudios (4,5,10).
Los estudios paraclínicos no suelen presentar alteraciones, pero se deben realizar para descartar diagnósticos diferenciales. Los más frecuentes son: Hemograma, velocidad de eritrosedimentación (VES) y Proteína C Reactiva (PCR), panel de anticuerpos para enfermedades autoinmunes, y el estudio eléctrico de miembros inferiores o superiores. Otros estudios que se mencionan en la literatura son la termografía, la capilaroscopia y la biopsia de piel, pero los mismos no aportan datos relevantes para el diagnóstico de la enfermedad (2,5,7).
La medición de los niveles plasmáticos de α-galactosidasa A (GLA) puede estar indicada para descartar el diagnóstico diferencial con la enfermedad de Fabry (6,7).
La detección de la mutación del gen SCN9A es recomendable buscarla en los casos de eritromelalgia primaria porque tiene implicancias en la planificación familiar: la probabilidad de que un hijo herede la enfermedad es del 50% en caso que éste presente dicha mutación.
Tratamiento
El manejo terapéutico de la enfermedad es complejo y debe abordarse de forma individualizada. Una parte fundamental de tratamiento consiste en evitar los factores desencadenantes: la exposición al calor o presión, permanecer de pie durante mucho tiempo, la actividad física intensa, las emociones fuertes o el estrés, consumo de alcohol, comidas picantes, fármacos vasodilatadores, la exposición a vibraciones crónicas (2,11).
En los casos secundarios, el tratamiento de la enfermedad subyacente puede llevar a una mejoría significativa de los síntomas. Por ejemplo, la aspirina ha demostrado ser eficaz en pacientes con eritromelalgia asociada a trombocitemia, debido a su capacidad de inhibir de forma irreversible la ciclooxigenasa (Cox), lo que reduce la activación plaquetaria y mejora el flujo sanguíneo (2).
Durante los episodios, sumergir el miembro afectado en agua fría, elevarlo y dejarlo descubierto generalmente mejoran los síntomas. En la mayoría de los pacientes los antiinflamatorios no esteroideos y los opioides no son eficaces para aliviar el dolor (1,2,7).
En la forma primaria existen múltiples opciones de tratamiento a considerar con respuesta variable. No se ha encontrado un fármaco que sea efectivo en la mayoría de los pacientes (1,4,6,7).
Entre los fármacos utilizados se incluyen: la aspirina, anticonvulsivantes (carbamazepina, pregabalina, gabapentina, fenitoina), bloqueadores de los canales de calcio (amlodipina, nifedipina, diltiazem), betabloqueantes, antihistamínicos, análogos de la prostaciclina (Iloprost intravenoso), antimigrañosos, pentoxifilina, capsaicina y lidocaína tópicas, antidepresivos tricíclicos (amitriptilina), inmunosupresores, entre otros (1,2,5,6,8).
También se reportan tratamientos quirúrgicos mediante simpatectomía que no han sido concluyentes en mostrar beneficios, pero pueden tener indicación en casos refractarios a otros tratamientos (1,12).
La elección del tratamiento debe basarse en la tolerancia del paciente, la respuesta clínica y los efectos secundarios (10).
CASO CLÍNICO
Sexo femenino, 17 años. Vive con su padre en Montevideo. Usuaria del Hospital Central de las Fuerzas Armadas.
Consulta el 20/5/24 en el Centro de Atención Periférica N°3 (CAP 3) por control adolescente. Primera vez en este servicio. Concurre con su padre.
Manifiesta dolor de manos y pies de años de evolución.
Cursando episodio de dolor en mano derecha que tiene las siguientes características: en la noche presenta prurito seguido de puntadas de gran intensidad que son en los dedos, sobre todo, no especialmente en las articulaciones, pero le duele toda la mano. El dolor es urente, no le permite dormirse, a veces mete la mano en agua fría para calmarlo. La mano se inflama, está caliente, presenta limitación funcional (refiere que no le permite agarrar un lápiz para escribir). Llora al describir el sufrimiento que le produce.
Antecedentes de enfermedad actual: presenta episodios similares todos los años desde que tenía 11 años, que comprometen ambas manos. En algunos episodios presenta lesiones en regiones distales que posteriormente cicatrizan. En general empiezan en otoño y pasa por períodos con remisiones, pero duran casi todo el año hasta el verano, cuando en general no le sucede. La inflamación también mejora. Ha consultado en múltiples oportunidades desde 2020 (en emergencia, en dermatología, en unidad de autoinmunes). Se sospechó eritema pernio, se indicaron corticoides tópicos y emoliencia que no mejoran sintomatología, a veces la empeoran. Se administró tratamiento antialérgico, el cual resultó ineficaz en su cuadro.
Paraclínica (23/7/21): VES 10mm/h, Factor Reumatoideo 3,6 UI/ml, Componente C3 del complemento 73 mg/dl (N: 85-160), Componente C4 del complemento 12mg/dl (N: 12-36), Ac anti citoplasma de neutrófilos negativo, Ac anti ácido desoxirribonucleico negativo, anticuerpos antinucleares negativos. TSH 2,88. Hemograma normal.
Antecedentes personales
Antecedente de asma infantil, actualmente estable y sin crisis desde hace años; no requiere tratamiento preventivo en el presente.
Trastorno depresivo de larga evolución, con antecedentes de seguimiento por psiquiatría y psicología. Refiere haber recibido múltiples esquemas farmacológicos sin respuesta terapéutica satisfactoria. Actualmente no se encuentra bajo control especializado.
Su madre falleció cuando ella tenía 12 años, refiere “duelo no cerrado”.
Antecedentes gineco-obstétricos
Menarca a los 12 años y ciclos menstruales regulares.
Educación
Estudiante de segundo año de secundaria que mantiene su escolaridad en edad oportuna durante la educación primaria (sin rezago). Registra antecedentes de deserción intermitente, los cuales vincula a cuadros de dolor e inflamación en extremidades superiores y a episodios depresivos.
Presenta una adecuada integración con sus pares en el centro educativo actual. Sus metas vocacionales se orientan hacia la formación terciaria en las áreas de informática e idiomas.
Se reporta un estilo de vida sedentario, sin práctica habitual de actividad física.
Antecedentes familiares
En cuanto a sus antecedentes familiares, destaca el fallecimiento de su madre por un cáncer de mama avanzado cuando la paciente tenía 12 años. Según refiere, su madre le habría comentado que padeció una afección similar en su juventud que remitió de forma espontánea. Asimismo, la paciente señala una marcada presencia de trastornos de personalidad y episodios depresivos en su grupo familiar, afectando también a su madre.
Examen Físico
Lúcida, buen estado general.
Peso: 57,9 Kg. Talla: 1,55 cm. Índice Masa corporal: 24,1 (Percentil 50-85).
Examen físico de miembro superior derecho: se observa edema en mano derecha, localizado predominantemente en los dedos. Presentan eritema difuso con integridad cutánea conservada. A la palpación, no se evidencia dolor en las articulaciones (figura 1).
Examen de cuello, pleuropulmonar, cardiovascular y abdomen sin alteraciones.
Columna vertebral: a la inspección, se aprecia una leve desviación lateral sugerente de escoliosis y una hiperlordosis lumbar acentuada. El resto de las articulaciones se encuentran asintomáticas y no presentan dolor a la maniobra de palpación ni a la movilización.

Figura 1. Notoria inflamación y enrojecimiento en la mano
derecha.
Seguimiento
Se establece la sospecha clínica de eritromelalgia, diagnóstico comunicado a la paciente mediante contacto telefónico. Como paso siguiente, se indicó una prueba terapéutica con nifedipina 20 mg, sugiriendo comenzar con medio comprimido para monitorizar la eficacia y posibles efectos secundarios.
Internación en junio de 2024: la paciente ingresa a emergencias del Hospital Militar por cuadro de dolor paroxístico de gran intensidad en ambos pies. Refiere inicio de la sintomatología tras el comienzo de tratamiento con nifedipina. Durante su internación, fue evaluada por los servicios de Neurología y Enfermedades Autoinmunes. Ante la sospecha de eritromelalgia primaria, se solicitó el estudio genético del gen SCN9A “Se realizó la paraclínica que fue similar a la previa, y Anticuerpos Antinucleares (ANA) que fueron positivos con patrón nuclear granular fino 1/160”). Los estudios de extensión, que incluyeron valoración cardiológica (ecocardiograma) y oftalmológica, no mostraron alteraciones. Se indicó prueba terapéutica con gabapentina (400 mg cada 8 h) e ibuprofeno durante las crisis, observándose una mejoría significativa de los episodios de dolor.
Consulta en CAP 3 el 24/6/24: la paciente presenta descenso del edema bilateral en comparación con la valoración previa (figura 2). Persiste únicamente leve descamación residual en el quinto dedo izquierdo. En cuanto a los miembros inferiores, se mantiene el cuadro de pies edematosos y eritrodérmicos.

Figura 2. Mejoría de edema con descamación en un dedo.
Resulta relevante señalar que, debido al dolor y la sensación de calor, la paciente se ve imposibilitada de usar calzado cerrado, asistiendo a la consulta con sandalias, en invierno, con condiciones climáticas frías (figura 3).
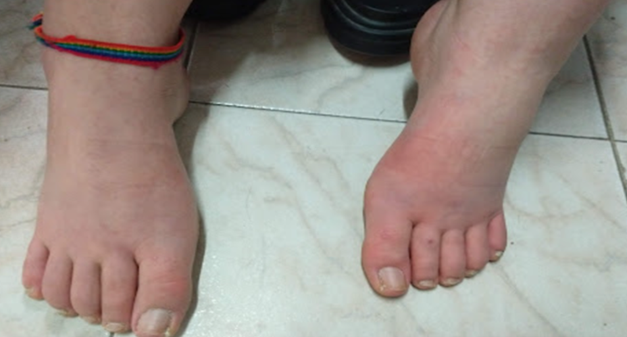
Figura 3. Pies eritematosos y rojos.
En abril de 2025 la paciente concurre a consulta en el CAP 3. En el ámbito académico, se reporta el reinicio del segundo año de secundaria en modalidad nocturna. Desde el punto de vista clínico, se destaca la ausencia de crisis paroxísticas desde noviembre del año anterior. La paciente refiere que, durante los episodios de 2024, el uso de gabapentina (400 mg cada 8 horas) resultó eficaz para la remisión de los síntomas.
Examen físico actual: Manos de aspecto normal, simétricas, sin evidencia de edema ni deformidades articulares. Miembros inferiores sin eritema ni signos inflamatorios.
En agosto de 2025 asiste a consulta en CAP 3 expresando que en el ámbito académico tuvo un avance significativo ya que aprobó segundo año durante el primer semestre y actualmente cursa tercer año de secundaria (modalidad nocturna). Durante el período invernal, registró episodios aislados de inflamación en las manos, los cuales fueron controlados satisfactoriamente mediante el uso de gabapentina a demanda (solo durante las crisis). Se observa una notable mejoría en el estado de ánimo, vinculada a sus logros educativos. En la actualidad se encuentra sin medicación psicotrópica.
DISCUSIÓN
Presentamos el caso clínico de una adolescente de 17 años al momento de la primera consulta. La paciente presenta una situación clínica compleja que integra un duelo prolongado por el fallecimiento de su madre hace cinco años y un diagnóstico previo de depresión con sintomatología activa. En el plano físico, padece asma controlado y cuadros paroxísticos de dolor en las manos. Este conjunto de factores ha impactado en su escolaridad, resultando en un rezago educativo de cuatro años.
De estos problemas, el que afectaba severamente la calidad de vida según la paciente eran los episodios de dolor en manos. A través de consultas con expertos se llegó al diagnóstico de una enfermedad muy poco frecuente, la eritromelalgia primaria.
El cuadro clínico sugiere una eritromelalgia de carácter hereditario, sustentado en el relato materno de sintomatología similar en la juventud. No obstante, a la fecha no se dispone de la confirmación molecular del gen SCN9A. Aunque se gestionó y reclamó el estudio extrahospitalario en reiteradas ocasiones, existieron inconvenientes en la logística de derivación, lo que impidió que la muestra biológica arribara al laboratorio de referencia para su procesamiento.
La presentación clínica tiene muchas similitudes con la descrita en la literatura sobre esta enfermedad: episodios que aparecen en la noche, asociados al calor, que comienzan con prurito, se acompañan de eritema, calor y dolor urente de gran intensidad (2,5,7).
En el caso de ella los episodios aparecen con mayor frecuencia en invierno, lo cual no está descrito en los artículos revisados.
Aparecían en manos, que no es lo más frecuente: según la bibliografía la presentación exclusiva en manos sucede en 25% de los casos (1,2,5,7).
En el año de seguimiento comenzó a presentar episodios en ambos pies también.
La paciente describía, como señalan múltiples autores, que aliviaba el dolor sumergiendo las manos en agua fría, elevándolas y dejándolas destapadas. Esto ocasiona complicaciones que la paciente ha presentado: úlceras, erosiones, descamación (1,6,7).
Los estudios paraclínicos (hemograma, VES, PCR, factor reumatoideo, complementemia) no presentan alteraciones, como también se describe en la literatura (2,5,7). Los ANA fueron positivos.
La edad de presentación es similar a la descrita para la eritromelalgia primaria, en las 2 primeras décadas de la vida. La paciente tenía estos episodios desde los 11 años con múltiples consultas sin que se hubiera llegado a un diagnóstico. Esto también coincide con lo descrito en la bibliografía, habiéndose reportado un caso en que se tardó 16 años en llegar a un diagnóstico (4).
Si bien los episodios aparecían en la noche, causaban inflamación de manos con impotencia funcional que persistía durante semanas. Esto afecta marcadamente la calidad de vida y causa complicaciones psicológicas y sociales.
Los diagnósticos diferenciales planteados en esta paciente fueron similares a los que se describen en la literatura: dermatitis de contacto, artritis inflamatorias, enfermedad de Raynaud, enfermedad de Fabry, enfermedad arterial periférica. El eritema pernio, que no ha sido planteado en los artículos revisados, se planteó en esta paciente por la aparición de los episodios en invierno, pero se descartó porque los síntomas aparecían siempre en la noche con el calor en lugar de exacerbarse luego de la exposición al frío (1,4,6,7).
En cuanto al tratamiento, como mencionan algunos autores (1,2,7), los antiinflamatorios no esteroideos, el tramadol y los corticoides no logran alivio del dolor. En el caso de la paciente la nifedipina no logró alivio y puede haber agravado la sintomatología. Y afortunadamente, la gabapentina a dosis de 400 mg cada 8 horas logra calmar el dolor y disminuir la inflamación, si bien no evita que aparezcan los episodios. Ella usó la medicación solo durante los episodios, que han sido más espaciados y de menor duración, con menos repercusión en su funcionamiento y estado de ánimo.
DECLARACIÓN DE CONFLICTOS DE INTERESES
Las autoras no reportan ningún conflicto de interés. El estudio se realizó con recursos propios de las autoras y/o la institución a la que representan.
No uso de IA: las autoras declaran que no se utilizó Inteligencia Artificial para la conceptualización o redacción de este artículo.
DECLARACIÓN ÉTICA
Se obtuvo el consentimiento informado por escrito de la persona para la publicación de cualquier imagen o dato potencialmente identificable incluido en este artículo. Se obtuvo el consentimiento informado por escrito del paciente para la publicación de este caso clínico.
AGRADECIMIENTO: al Dr. Víctor Cichevski quien en interconsulta establece la sospecha diagnóstica de eritromelalgia.
REFERENCIAS
(1) Davis MD, O'Fallon WM, Rogers RS 3rd, Rooke TW. Natural history of erythromelalgia: presentation and outcome in 168 patients. Arch Dermatol. 2000 Mar; 136(3):330-6. https://doi.org/10.1001/archderm.136.3.330 PMID: 10724194.
(2) Leroux MB. Erythromelalgia: a cutaneous manifestation of neuropathy? An Bras Dermatol. 2018 Jan-Feb; 93(1):86-94. https://doi.org/10.1590/abd1806-4841.20187535 PMID: 29641704; PMCID: PMC5871369.
(3) Tham SW, Li L, Effraim P, Waxman S. Between fire and ice: refractory hypothermia and warmth-induced pain in inherited erythromelalgia. BMJ Case Rep. 2017 Jul 26; 2017:bcr2017219486. https://doi.org/10.1136/bcr-2017-219486 PMID: 28751508; PMCID: PMC5612348.
(4) Sousa RÁP, Vasconcelos LRS, Sá MVBO. Intravenous immunoglobulin therapy in erythromelalgia management: a case report. Einstein (Sao Paulo). 2025 Mar 3; 23:eRC1236. https://doi.org/10.31744/einstein_journal/2025RC1236 PMID: 40053049; PMCID: PMC11869793.
(5) Parker LK, Ponte C, Howell KJ, Ong VH, Denton CP, Schreiber BE. Clinical features and management of erythromelalgia: long term follow-up of 46 cases. Clin Exp Rheumatol. 2017 Jan-Feb; 35(1):80-84. Epub 2016 Aug 2. PMID: 27494156.
(6) Tham SW, Giles M. Current pain management strategies for patients with erythromelalgia: a critical review. J Pain Res. 2018 Aug 30; 11:1689-1698. https://doi.org/10.2147/JPR.S154462 PMID: 30214279; PMCID: PMC6121769.
(7) Tang Z, Chen Z, Tang B, Jiang H. Primary erythromelalgia: a review. Orphanet J Rare Dis. 2015 Sep 30; 10:127. https://doi.org/10.1186/s13023-015-0347-1 PMID: 26419464; PMCID: PMC4589109.
(8) Gil F, Luís P, Duarte M, Martins C. Eritromelalgia secundaria: informe de caso. Actas Dermosifiliogr. 2020; 111(10):885-886. https://doi.org/10.1016/j.ad.2019.01.027
(9) Reed KB, Davis MD. Incidence of erythromelalgia: a population-based study in Olmsted County, Minnesota. J Eur Acad Dermatol Venereol. 2009 Jan; 23(1):13-5. https://doi.org/10.1111/j.1468-3083.2008.02938.x Epub 2008 Aug 18. PMID: 18713229; PMCID: PMC2771547.
(10) Febles Sanabria RJ, Garcia Herrera AL, Rodriguez Pereira M, Carreño Rolando IE, Pérez Martín O. Eritromelalgia. Informe de un caso. Rev Méd Electrón [Internet]. 10 de noviembre de 2020 [citado 10 de octubre de 2025]; 42(6):1-8. Disponible en: https://revmedicaelectronica.sld.cu/index.php/rme/article/view/3295
(11) Davis MD, Sandroni P, Rooke TW, Low PA. Erythromelalgia: vasculopathy, neuropathy, or both? A prospective study of vascular and neurophysiologic studies in erythromelalgia. Arch Dermatol. 2003 Oct; 139(10):1337-43. https://doi.org/10.1001/archderm.139.10.1337 PMID: 14568838.
(12) Loureiro MP, Novais PM, Paulin JAN, de Almeida DB, de Lemos AN. Endoscopic lumbar sympathectomy as a treatment option for primary erythromelalgia - case report and review. J Vasc Bras. 2023 Mar 10; 22:e20220095. https://doi.org/10.1590/1677-5449.202200952 PMID: 36950140; PMCID: PMC10026352.
NOTA: los datos de investigación no se encuentran disponibles.
CONTRIBUCIONES AL MANUSCRITO:
(a) Concepción, aporte de caso, adquisición y análisis de datos, interpretación y discusión de resultados, redacción y aprobación de la versión final.
(b) Diseño, adquisición y análisis de datos, interpretación y discusión de resultados, redacción.
(c) Interpretación y discusión de resultados, redacción, revisión crítica.
(d) Interpretación y discusión de resultados, redacción, revisión crítica.
Comité de Ética y Científico de Investigación en Seres Humanos (CECISH). NOTA N° 06.
Recibido para evaluación: setiembre 2025.
Aceptado para publicación: diciembre 2025.
Fecha de publicación: marzo 2026.
Correspondencia: Hospital Central de las Fuerzas Armadas. Av. Centenario 3057. C.P. 11600. Tel.: (+598) 2487 66 66. Montevideo, Uruguay.
E-mail de contacto: sofiabergeret@gmail.com

