INTRODUCCIÓN
El embarazo implica adaptaciones hemodinámicas fisiológicas; a nivel cardiovascular, aumenta el gasto cardíaco, el volumen circulante, la frecuencia cardíaca y disminuyen las resistencias vasculares periféricas, para satisfacer las demandas materno feto-placentarias en desarrollo (1).
El embarazo ejerce una carga al corazón materno y lo convierte en una prueba de estrés.
La enfermedad cardíaca complica entre el 1%-4% de todos los embarazos, generando aumento en la morbimortalidad materno-fetal. En estas pacientes existe una reserva cardiovascular disminuida, que impide la adaptación materna a las mayores demandas que ocurren durante este período (2).
Las complicaciones más frecuentes en gestantes con miocardiopatía, son la insuficiencia cardíaca, las arritmias ventriculares y la muerte materna por lo que requieren seguimiento por un equipo multidisciplinario especializado (3).
CASO CLÍNICO
Embarazada de 31 años, con diagnóstico a los 26 años de miocardiopatía dilatada. Ecocardiograma que evidencia ventrículo izquierdo (VI) dilatado, aurícula izquierda (AI) moderadamente dilatada, insuficiencia mitral leve, fracción de eyección del ventrículo izquierdo (FEVI) de 38%. No presenta cardiopatía congénita y se descartó cómo etiología enfermedades infecciosas (miocarditis), Chagas, isquemia, toxicidad por fármacos, alcohol. Tiene 2 hermanos que no presentan enfermedad cardiovascular.
Fue estudiada previo a la gestación, con resonancia nuclear cardíaca que evidenció VI dilatado con disfunción sistólica moderada, ausencia de criterios de VI no compactado. Sin otros datos relevantes. Evaluada con prueba ergométrica suficiente, submáxima y negativa para cardiopatía isquémica, evidencia extrasístoles ventriculares (EV) bigeminadas monomórficas con probable origen en músculo papilar postero medial. En clase funcional (CF) de la Clasificación de insuficiencia cardíaca de la New York Heart Association (NYHA) 1. Holter previo al embarazo, constata 9% de EV monomorfas sin taquicardia ventricular. Se encontraba en tratamiento con betabloqueante Bisoprolol 5 mg/día, y antagonista del receptor de la angiotensina II (ARAII) Cadesartan 4 mg/día. La paciente se embaraza y el ginecólogo tratante la envía a la consulta con cardiólogo especialista en cardio-obstetricia, cursando 10 semanas, de embarazo gemelar, para control y tratamiento.
Al inicio del embarazo, se suspendió ARAII.
Se indicó Bisoprolol 2,5 mg cada 12 horas, betabloqueante beta1 selectivo, que minimiza la vasodilatación periférica y la relajación uterina, siendo seguro en el embarazo.
A las 12 semanas de gestación, se inició profilaxis de preeclampsia con Acido Acetil Salicílico 100 mg/día y a las 20 semanas, se indicó tromboprofilaxis con Enoxaparina para prevenir trombos intracavitarios y embolias.
Cursó el primer y segundo trimestre del embarazo, asintomática, con frecuencia cardiaca promedio de 83 pulsaciones por minuto (cpm) en ritmo regular, con frecuentes extrasístoles ventriculares aisladas y monomorfas.
De la paraclínica se destaca hemograma con Hb: 11 g/dl, en tratamiento con hierro vía oral. Resto de la paraclínica en rango normal.
Se realizaron controles cardiológicos coordinados y según aparición de síntomas; inicialmente cada 4 semanas, luego cada 2 semanas a partir del segundo trimestre, finalmente semanalmente a partir de la semana 30.
Los controles con ecocardiograma evidenciaban VI dilatado. Disquinesia septal e hipocontractilidad global.
FEVI 40-41%, AI moderadamente dilatada. Insuficiencia mitral leve. Insuficiencia tricuspídea leve con presión sistólica de la arteria pulmonar de 24 mmHg. Sin otros cambios con respecto al ecocardiograma previo al embarazo (figuras 1 y 2).
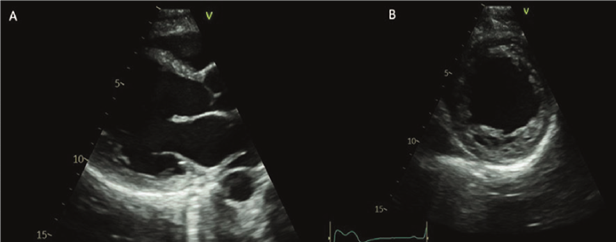
Figura 1. Ecocardiograma transtorácico. A-B: enfoque paraesternal eje largo y corto respectivamente que evidencia un ventrículo izquierdo moderadamente dilatado con pérdida de su geometría (remodelado esférico).
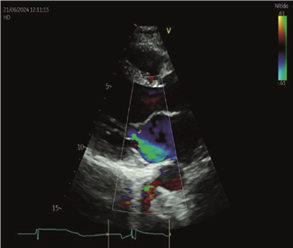
Figura 2. Ecocardiograma Doppler Transtorácico que muestra apicalización del cierre de la válvula mitral con tenting asimétrico que genera jet de regurgitación excéntrico de grado moderado.
Se solicitó prueba de Propéptido natriurético cerebral N tipo B aminoterminal (NT-proBNP) útil en el diagnóstico de insuficiencia cardíaca, presentado valores de 113 pg/mL con valor corte en contexto no agudo de 125 pg/mL.
Los controles obstétricos y ecografías obstétrica evidenciaban crecimiento normal para la edad gestacional para ambos fetos y ecodoppler fetoplacentario, sin alteraciones en las resistencias. A las 25 semanas de gestación, se solicitó nuevo Holter que constata ritmo sinusal con una frecuencia máxima de 121 cpm y mínima de 59 cpm.
Presentó extrasístoles supraventriculares aisladas 41.113; en duplas 98 y 7 salvas de taquicardia supraventricular no sostenida de 3 latidos. 16.984 extrasístoles ventriculares de dos morfologías predominantes, 1666 duplas. Se constató taquicardia ventricular no sostenida de 7 latidos con períodos de bigeminismo. Los latidos de origen ventricular totalizan un 16,1%. No refirió síntomas. Las EV tenían morfología de origen en VI posteromedial, asociada a músculo papilar.
Con este resultado, se aumenta la dosis de betabloqueante a 5 mg cada 12 horas, con buena tolerancia.
A las 33 semanas de gestación, la paciente relata disnea CF II-III progresiva, no disnea de reposo, ni paroxística nocturna.
Presenta ritmo irregular con frecuentes extrasístoles. El electrocardiograma (ECG) constata ritmo de 104 cpm, bigeminismo ventricular.
Se decide su ingreso para monitorización en Unidad Cardiológica. El ecocardiograma, no evidenciaba cambios respecto al previo.
Su ginecólogo tratante indica maduración pulmonar fetal.
Evoluciona asintomática, por lo que se otorga alta a domicilio, con controles en cardiología.
Estando en domicilio, aumenta la disnea, presenta episodios escasos y de breve duración de disnea de reposo. Refiere palpitaciones frecuentes de escasa duración, sin síndrome neurovegetativo. No se auscultan estertores crepitantes. El ECG evidencia episodios de taquicardia ventricular no sostenida de 7 complejos.
Evaluada en ateneo multidisciplinario, se decide interrumpir el embarazo a las 34 semanas. Parto por cesárea, sin incidentes, obteniéndose 2 recién nacidos vivos con Apgar 9. En el puerperio evolucionó asintomática sin complicaciones.
Se le otorga el alta, con controles cardiológicos.
DISCUSIÓN
La cardiopatía materna es la primera causa de muerte materna no obstétrica.
Existe aumento de gestantes con cardiopatía, debido al retraso en la maternidad y la prevalencia de factores de riesgo cardiovascular (diabetes, hipertensión, obesidad).
La mejoría en técnicas de reparación quirúrgica de defectos congénitos, permiten mayor esperanza y calidad de vida, y admite que niñas con cardiopatía lleguen a edad reproductiva (5).
Las adaptaciones hemodinámicas en la gestación, se inician precozmente.
El progresivo aumento del volumen plasmático, puede llegar a 50% respecto al pre gestacional. Este aumento es superior en embarazos múltiples (20-30% mayor).
El mayor riesgo de descompensación es al inicio del tercer trimestre, en el parto y puerperio inmediato, donde el gasto cardíaco puede aumentar hasta 80%, por autotransfusión de sangre por involución del útero y reabsorción de edemas de miembros inferiores (4).
Las embarazadas con miocardiopatía dilatada y FEVI descendida, tienen mayor riesgo de complicaciones, como insuficiencia cardíaca, edema agudo de pulmón, arritmias potencialmente peligrosas, muerte súbita, parto prematuro, muerte fetal. En el embarazo gemelar, el riesgo se incrementa, debido al mayor aumento del volumen sanguíneo y la demanda adicional sobre el corazón. Estas pacientes deben ser controladas, por equipo multidisciplinario especializado, para poder detectar tempranamente complicaciones, que aparecen al progresar la gestación, fundamentalmente alrededor de la semana 32, con aumento de la morbimortalidad materna. Recordando que están contraindicados algunos medicamentos utilizados habitualmente en insuficiencia cardíaca por su riesgo teratogénico.
Los modelos de predicción clínica permiten estratificar riesgo de complicaciones cardiacas durante el embarazo, y establecer estrategias de manejo. Las mujeres con FEVI menor del 40% tienen riesgo de complicaciones maternas y fetales mayor al 50%, por lo que se les debe desaconsejar el embarazo (6).
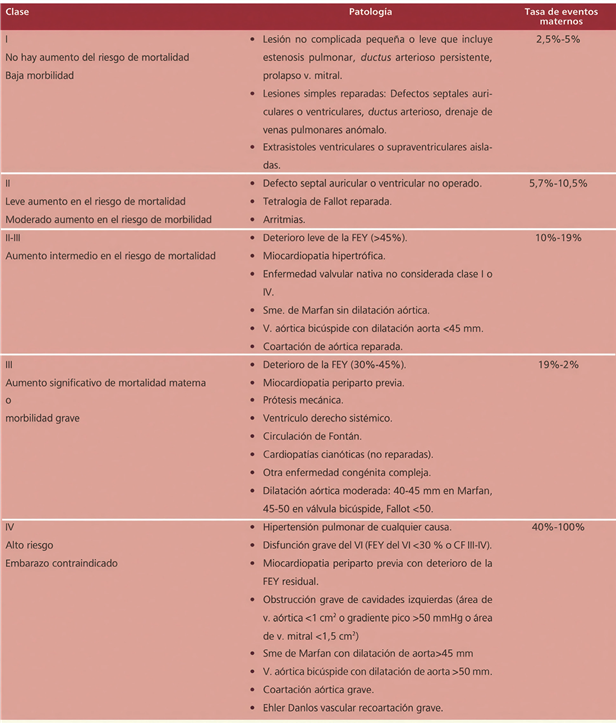
Existen diferentes clasificaciones pronósticas de riesgo de complicaciones maternas en embarazadas con patología cardíaca. La clasificación modificada de la Organización Mundial de la Salud (OMS) (tabla 1), es la que mejor se correlaciona con las complicaciones maternas (5).
Existen otras clasificaciones pronósticas. El sistema CARPREG II (Cardiac Disease in Pregnancy), incluye variables clínicas y ecocardiográficas (tabla 2).
Las gestantes con cardiopatías, asocian mayor incidencia de complicaciones neonatales: prematuridad, bajo peso al nacer, retraso del crecimiento intrauterino, pérdida del bienestar fetal, mortalidad neonatal. La mortalidad perinatal es 10 veces superior a la general.
Como factores predictivos de complicaciones neonatales se destacan: madre con CF mayor a II o cianosis, obstrucción cardíaca izquierda, tabaquismo durante la gestación, gestación múltiple, uso de anticoagulantes orales durante el embarazo y prótesis valvulares mecánicas.
Nuestra paciente con miocardiopatía dilatada, FEVI menor 45%, pertenece a la clase III de la clasificación de riesgo de la OMS modificada, con riesgo alrededor del 20% de tasa de eventos maternos.
Se encuentra en el escore 2 del CARPREG II, con puntaje 2 (FEVI menor de 55%) + 3 (CF III) = puntaje 5, con riesgo de eventos cardiovasculares del 41%, (insuficiencia cardíaca, arritmias y muerte súbita), a lo que se suma el embarazo gemelar, configurando un embarazo de altísimo riesgo de morbimortalidad materno fetal.
Son fundamentales los controles en el puerperio inmediato y mediato, dado que en este período pueden ocurrir complicaciones y descompensaciones.